James C. Coyne, Mind the Brain, 12 januari 2018
 Meerdere fouten vormen een grotere bedreiging voor de validiteit van psychotherapiestudies dan dat er zouden worden geconcludeerd wanneer de individuele fouten onafhankelijk van elkaar worden overwogen.
Meerdere fouten vormen een grotere bedreiging voor de validiteit van psychotherapiestudies dan dat er zouden worden geconcludeerd wanneer de individuele fouten onafhankelijk van elkaar worden overwogen.
We kunnen leren kenmerken van psychotherapiestudies op te sporen die grote kans maken te leiden tot overdreven beweringen van doeltreffendheid voor behandelingen of beweringen die niet gegeneraliseerd worden buiten de steekproef die binnen een bepaalde klinische studie worden bestudeerd. We kunnen kijken naar hoe adequaat de grootte van de steekproef is en ontdekken wat de Cochrane Collaboration heeft gedefinieerd als risico op bias in hun handige evaluatie-instrument.
Wij kunnen kijken naar de samenstelling van de patiëntenmix op de specifieke locaties waar patiënten werden gerekruteerd. We kunnen onderzoeken hoe adequaat de diagnostische criteria zijn die gebruikt werden om patiënten toe te laten tot een studie. We kunnen onderzoeken hoe geblindeerd de studie was met betrekking tot wie de patiënten toewees aan bepaalde omstandigheden, maar ook wat de patiënten, de behandelaars en degenen die hen evalueerden, wisten van welke omstandigheden aan welke bepaalde patiënten werden toegewezen.
Enzovoorts. Maar wat dan met combinaties van deze factoren?
Meestal besteden we niet genoeg aandacht aan meerdere fouten in dezelfde studie. Ik schaar mezelf ook onder de schuldigen. We vermoeden dat fouten zelden een simpelweg versterkend effect hebben, maar we overwegen niet of er een wisselwerking bestaat in de negatieve effecten op de validiteit van een studie. Zoals we in deze analyse van een klinische studie zullen zien, kunnen meerdere fouten een grotere bedreiging vormen voor de validiteit van de studie dan wat we zouden concluderen als we de individuele fouten onafhankelijk van elkaar zouden overwegen.
De betreffende paper die wij op de proef stellen, wordt in haar discussiesectie gedefinieerd als “de grootste RCT tot op heden die de doeltreffendheid test van groepsCGT voor patiënten met CVS.” Het krijgt ook toegevoegde waarde, omdat twee van de auteurs, Gijs Bleijenberg en Hans Knoop, als vooraanstaande experts worden beschouwd in Nederland. Het protocol van de behandeling werd in de loop van de tijd ontwikkeld door het Nederlands Kenniscentrum voor Chronische Vermoeidheid (NKCV, http://www.nkcv.nl; Knoop en Bleijenberg, 2010). Bovendien wijzen deze senior auteurs elke kritiek van de hand en maken ze critici zelfs belachelijk. Deze studie wordt geciteerd als steun voor de algehele evaluatie van hun eigen werk. Gijs Bleijenberg beweert:
Cognitieve Gedragstherapie is nog steeds een effectieve behandeling, zelfs de behandeling van eerste voorkeur voor het chronisch vermoeidheidssyndroom.
Maar
Spoileralarm
Dit is een lange blogpost om te lezen. Ik zal een samenvatting geven voor degenen die het niet helemaal willen lezen, maar nog steeds de kern willen weten van wat ik te zeggen heb. Echter, zoals altijd, moedig ik de lezers aan om sceptisch te zijn over wat ik zeg en naar mijn bewijs en argumenten te kijken en zelf tot een besluit te komen.
Auteurs van deze studie zetten de kaarten naar hun hand om aan te tonen dat hun behandeling effectief is. Zij doen hun best om de buitengewone claim aan te tonen dat groepsCGT niet alleen zorgt voor een betere aanpassing, maar zelfs herstel van wat internationaal wordt beschouwd als een fysieke aandoening.
De studie bevat een aantal overduidelijke kenmerken die bijdragen aan de waarschijnlijkheid van een positief effect, maar deze kenmerken moeten collectief worden beschouwd, in combinatie, om de kracht te kunnen waarderen van deze inspanning om positieve resultaten te garanderen.
Deze studie vertegenwoordigt de perfecte storm van ontwerpkenmerken die synergetisch werken:
Verwijzingsbias – Studie uitgevoerd in een enkele gespecialiseerde behandelingssetting, die erom bekend staat psychologische factoren te bepleiten die fysieke ziekte in stand houden.
Sterke zelfselectiebias van een minderheid van patiënten die zich aanmeldt voor een behandeling die ze anders niet kunnen krijgen
Brede, te veelomvattende criteria voor deelname aan de studie.
Actieve behandelingsvoorwaarden die een sterke boodschap uitdragen over hoe patiënten moeten reageren op het uitkomstenonderzoek, met verbetering.
Een ongeblindeerde studie met een wachtlijstcontrolegroep, waarin de niet-specifieke elementen (placebo) ontbreken en verwarring scheppen over de actieve behandeling.
Uitkomsten van subjectieve zelfrapportage.
Het specificeren van een klinisch significante verbetering die alleen vereiste dat een primaire uitkomst lager zou zijn dan nodig was om deel te kunnen nemen aan de studie.
Opzettelijke uitsluiting van relevante objectieve uitkomsten.
Vermijden van elke verslaglegging van negatieve effecten.
Ondanks het prestige dat aan deze studie hangt in Europa, neemt het Amerikaans Agentschap voor Gezondheidsonderzoek en Kwaliteit (AHRQ) deze studie niet op als bewijs in haar database van behandelingen voor ME/cvs. We zullen in deze post zien waarom.
FEITEN
Myalgische Encefalomyelitis (ME) is geclassificeerd als een stoornis van het centraal zenuwstelsel sinds 1969 – WHO ICF IO G 93.3
Het hernoemen van ME als CVS in 1988 legde een misplaatste nadruk op “vermoeidheid”, trivialiseert de substantiële invalidering van de ziekte – tot rolstoel of bedlegerigheid waarbij 24 uurszorg nodig is.
ME/cvs wordt gekenmerkt door neurologische, immunologische, gastro-intestinale en musculoskeletale kenmerken – bij ernstige vormen vertoont zich parese, toevallen, hardnekkige ernstige hoofdpijn en levensbedreigende complicaties.
Malcolm Hooper.
De belangrijkste boodschap: hoewel niet veel psychotherapiestudies al deze factoren bevatten, hebben de meeste studies er wel een paar. We zouden oplettender moeten zijn wanneer meerdere factoren voorkomen in dezelfde studie, zoals: bias op de locatie voor rekrutering van patiënten, gebrek aan blindering, gebrek aan balans tussen actieve behandeling en controleomstandigheden in termen van niet-specifieke factoren, en metingen via subjectieve zelfrapportage.
Het artikel dat de studie rapporteert, is
Wiborg JF, van Bussel J, van Dijk A, Bleijenberg G, Knoop H. Randomised controlled trial of cognitive behaviour therapy delivered in groups of patients with chronic fatigue syndrome. Psychotherapy and Psychosomatics. 2015;84(6):368-76.
Helaas is het artikel momenteel enkel tegen betaling te lezen. Misschien kunnen lezers contact opnemen met de auteur in kwestie en vragen om een PDF. (N.v.d.r. Het artikel is beschikbaar via ResearchGate )
Het abstract
Achtergrond: Meta-analyses zijn onduidelijk over de doeltreffendheid van cognitieve gedragstherapieën (CGT-en) die werden gegeven in groepen patiënten met chronisch vermoeidheidssyndroom (CVS) door een gebrek aan adequate studies.
Methoden: Wij voerden een pragmatische gerandomiseerde gecontroleerde studie uit bij 204 volwassen CVS-patiënten uit onze dagelijkse klinische praktijk die bereid waren groepstherapie te volgen. Patiënten werden evenredig verdeeld over therapiegroepen met 8 patiënten en 2 therapeuten, 4 patiënten en 1 therapeut of een wachtlijstcontrolegroep.
Primaire analyse was gebaseerd op het intention-to-treat-principe en vergeleek de interventiegroep (n=136) met de wachtlijstgroep (n=68). De studie had een open onderzoeksopzet. Resultaten: 34 patiënten (17%) ontbraken bij de follow-up in de loop van de studie. Ontbrekende data werden toegerekend via middelevenredige verbetering gebaseerd op de uitkomstscores van vergelijkbare patiënten met een tweede evaluatie. Grote en significante verbetering ten gunste van de interventiegroep werd gevonden bij ernst van de vermoeidheid (effectomvang = 1.1) en algehele verbetering (effectomvang = 0.9) bij het tweede onderzoek. Fysiek functioneren en psychologisch leed verbeterden matig (effectomvang = 0.5).
Behandelingseffecten bleven significant bij gevoeligheidsanalyse en analyse per protocol. Subgroepanalyse onthulde dat de effecten van de interventie ook significant bleven als beide groepsgroottes (d.w.z. 4 en 8 patiënten) apart werden vergeleken met de wachtlijstgroep.
Conclusies: CGT kan effectief worden gegeven aan groepen CVS-patiënten. Groepsgrootte lijkt geen invloed te hebben op de algemene doeltreffendheid van de interventie hetgeen van belang is voor settings waarin grote behandelgroepen niet haalbaar zijn vanwege beperkte verwijzingen.
De registratie van de studie
http://www.isrctn.com/ISRCTN15823716
Wie werd er toegelaten tot de studie?
Wie toegelaten wordt tot een psychotherapie studie hangt af van de bepaalde behandelsetting van de studie, de diagnostische criteria voor deelname, en voorkeuren van patiënten om hun zorg te krijgen door middel van een studie, in plaats van wat normaal gesproken in die setting wordt aangeboden.
We moeten bijzonder opletten als patiënten meedoen aan psychotherapiestudies in de hoop dat ze een behandeling krijgen waar ze de voorkeur aan geven en niet te worden ingedeeld bij de andere groep. Het zou kunnen dat patiënten meedoen aan een studie ten behoeve van de wetenschap, maar in sommige settings zijn ze bereid mee te doen vanwege de mogelijkheid een behandeling te krijgen die ze anders niet zouden krijgen.
Dit beïnvloedt op zijn beurt de beoordeling van de omstandigheden waarin ze de behandeling krijgen waar hun voorkeur naar uitgaat, maar ook hun beoordeling van de omstandigheden waarin hen deze wordt ontzegd. Simpel gezegd, ze registreren dat ze blij zijn met wat ze wilden of niet blij als ze niet kregen wat ze wilden.
De setting is relevant bij evaluatie van wie werd toegelaten tot een studie.
De eigen polikliniek aan het Radboud Universitair Medisch Centrum was de locatie van de studie. De groep heeft een internationale reputatie voor het promoten van het biopsychosociale model, dat veronderstelt dat psychologische factoren de beslissende factor zijn in het instandhouden van somatische klachten.
Alle patiënten werden verwezen naar onze polikliniek voor de behandeling van chronische vermoeidheid.
Er is dus een duidelijke verwijzingsbias of patiëntenmixbias, maar we krijgen geen duidelijke gegevens voor het kwantificeren ervan of zelfs het inschatten van de effecten ervan.
De diagnostische criteria.
Het artikel stelt:
In overeenstemming met de Centers for Disease Control in de VS [9], werd CVS gedefinieerd als ernstige en onverklaarbare vermoeidheid die tenminste 6 maanden aanhoudt en die vergezeld wordt door substantiële beperkingen in het functioneren en 4 of meer bijkomende klachten, zoals pijn of concentratieproblemen.
In werkelijkheid zou de Centers for Disease Control in de VS nu deze studie afwijzen omdat deze toelatingscriteria worden beschouwd als achterhaald, te ruim en dat ze andere aandoeningen die verband zouden kunnen houden met chronische vermoeidheid, niet voldoende uitsluiten.*
Er is een echte paradigmaverschuiving aan de gang in Amerika. Zowel het IOM-rapport als de website van de Centers for Disease Control and Prevention (CDC) benadrukken Postxertionele Malaise en zieker worden na elke inspanning bij ME. CGT wordt door de CDC niet langer aanbevolen als behandeling.
(Box 7-1) Voorgestelde diagnostische criteria voor ME/CVS
Diagnose vereist dat de patiënt voldoet aan de volgende drie verplichte criteria:
1. Een substantiële vermindering of beperking in de mogelijkheid om deel te nemen aan beroeps-, educatieve, sociale of persoonlijke activiteiten op niveau van vóór de ziekte, en die meer dan 6 maanden aanhoudt en gepaard gaat met vermoeidheid, die vaak intens en ingrijpend is, een nieuw of duidelijk begin (niet levenslang) heeft, niet het resultaat is van aanhoudende overmatige inspanning, en niet wezenlijk vermindert door rust,
2. Post-exertionele malaise* (vaak door patiënten beschreven als een “crash” of “instorting” na zelfs een kleine fysieke of geestelijke inspanning);
3. Niet-verkwikkende slaap*; en
Ten minste een van de twee volgende manifestaties zijn ook vereist:
1. Cognitieve stoornissen* of
2. Orthostatische intolerantie
*Zowel de frequentie als de ernst moeten worden geëvalueerd voor post-exertionele malaise, niet-verkwikkende slaap, en cognitieve stoornissen, en de diagnose wordt gesteld als de patiënt deze symptomen minstens de helft van de tijd heeft met matige, aanzienlijke of ernstige intensiteit. In tegenstelling tot sommige vorige definities is dit geen uitsluitingsdiagnose en kan deze van toepassing zijn op patiënten die ook andere mogelijke aandoeningen hebben die gepaard gaan met vermoeidheid.
Het enige verplichte symptoom voor inclusie in deze studie is vermoeidheid die 6 maanden duurt. Om precies te zijn, richt deze studie zich op chronische vermoeidheid [punt] en niet op de aandoening chronisch vermoeidheidssyndroom.
De huidige aanbevelingen van de CDC (Zie vak 7-1 van het IOM-document hierboven) vereisen postexertionele malaise voor een diagnose van myalgische encefalomyelitis (ME). Zie onder.
Patiënten die voldoen aan de huidige Amerikaanse criteria, zouden in aanmerking komen om mee te doen aan deze studie, maar het is onduidelijk welk deel van de patiënten die werden toegelaten, werkelijk voldeed aan de Amerikaanse criteria. Vanwege de te ruime selectiecriteria is het twijfelachtig of de resultaten te generaliseren zouden zijn naar Amerikaanse steekproeven. Een kijkje in de doorstroom van patiënten in de studie zal ons meer vertellen.
Patiëntenstroom
Laat ons eens kijken naar wat er in de tekst wordt gezegd, maar ook in de grafiek die de doorstroom van patiënten in de studie in beeld brengt, om te kijken of er sprake is van zelfselectie.
Er werden in totaal 485 volwassen patiënten gediagnosticeerd met CVS gedurende de inclusieperiode in onze kliniek (fig. 1). 157 patiënten werden uitgesloten van de studie omdat zij behandeling in onze kliniek afwezen, al gevraagd werden deel te nemen in onderzoek dat niet verenigbaar was met inclusie (bijv. onderzoek dat zich richt op individuele CGT voor CVS) of een klinische reden hadden voor uitsluiting uit het onderzoek (d.w.z. zij kregen specifiek op maat gemaakte interventies omdat zij al zonder succes waren behandeld met individuele CGT voor CVS buiten onze kliniek of tussen de 18 en 21 jaar oud waren en de familie moest betrokken worden bij de therapie).
Van de 328 patiënten die werden gevraagd mee te doen aan groepstherapie, gaven 99 (30%) van de patiënten aan dat ze niet wilden deelnemen aan groepstherapie. Bij 25 patiënten werd de reden voor de weigering niet vastgelegd. 204 patiënten werden willekeurig toegewezen aan een van de drie groepen van de studie. Kenmerken van de steekproef van de studie bij de start worden gepresenteerd in tabel 1. In het totaal ontbraken er 34 (17%) patiënten bij de follow-up. Van de resterende 170 patiënten had 1 patiënt onvolledige primaire uitkomstdata en 6 patiënten hadden onvolledige secundaire uitkomstdata.
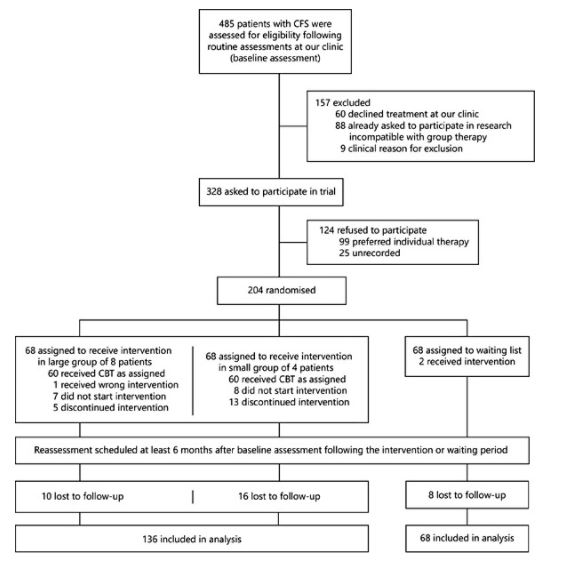
We zien dat de onderzoekers twee derde van de patiënten die de kliniek bezochten, uitnodigden om mee te doen aan het onderzoek. Hiervan weigerde 41%.We weten niet wat de reden was voor een aantal van de weigeringen, maar bijna een derde van de patiënten die werd benaderd, wees dit af omdat ze geen groepstherapie wilden.
De auteurs waren uiteindelijk in staat om 42% van de patiënten die naar de kliniek kwamen te randomiseren, of minder dan twee derde van de patiënten die daadwerkelijk gevraagd werden. Van deze patiënten kreeg iets meer dan twee derde de behandeling waartoe zij waren gerandomiseerd en zij waren beschikbaar voor de follow-up.
Deze patiënten die de behandeling kregen waarvoor zij waren gerandomiseerd en die beschikbaar waren voor de follow-up, zijn een zelfgeselecteerde minderheid van de patiënten die naar de kliniek kwamen. Dit zelfselectieproces reduceerde waarschijnlijk het aandeel van patiënten met myalgische encefalomyelitis.
Er wordt geschat dat 25% van de patiënten die voldoen aan de Amerikaanse criteria, huisgebonden zijn en 75% niet in staat is om te werken. Het is redelijk om aan te nemen dat patiënten die voldoen aan de volledige criteria ervoor zouden kiezen om niet deel te nemen aan een behandeling die regelmatige aanwezigheid vereist bij een groepssessie.
De studie heeft een bias naar ambulante patiënten met vermoeidheid en geen ME. Hun vermoeidheid is waarschijnlijk te wijten aan een paar combinaties van factoren, zoals meerdere comorbiditeiten, tot op heden niet-gediagnosticeerde medische aandoeningen, bijwerkingen van medicijnen, en de veel voorkomende milde en subsyndromale angst- en depressieve symptomen die kenmerkend zijn voor groepen in de eerstelijnszorg.
De behandeling die wordt geëvalueerd
Cognitieve gedragstherapie in groep voor chronisch vermoeidheidssyndroom, ofwel gegeven in een klein (4 patiënten en 1 therapeut) of groter (8 patiënten en 2 therapeuten) groepsformaat.
De interventie bestond uit 14 groepssessies van 2 uur binnen een periode van 6 maanden, gevolgd door een tweede evaluatie. Voordat de interventie van start ging, werden de patiënten in een individuele sessie voorgesteld aan hun groepstherapeut.
De interventie was gebaseerd op voorgaand werk van onze onderzoeksgroep [4,13] en omvatte persoonlijke doelstellingen, het op punt stellen van de slaap-waakcyclus, het verminderen van de focus op lichamelijke symptomen, een systematische uitdaging van vermoeidheidsgerelateerde overtuigingen, regulering en geleidelijke toename van activiteiten, en het bereiken van persoonlijke doelstellingen. Een officieel lichaamsbewegingsprogramma maakte geen onderdeel uit van de interventie.
Patiënten kregen een werkboek met de inhoud van de therapie. Tijdens de sessies werden de patiënten expliciet uitgenodigd om hun medepatiënten feedback te geven op hun vermoeidheidgerelateerde gedachten en gedragingen. Dit aspect werd geïntroduceerd om een pro-actieve houding te bevorderen en om ervoor te zorgen dat de sessies niet verkeerdelijk beschouwd werden als zelfhulpgroepbijeenkomsten, waarvan gebleken is dat deze niet toereikend zijn voor de behandeling van CVS.
En merk op:
In tegenstelling tot ons voorgaande werk [4], communiceerden we dat herstel met betrekking tot vermoeidheid en beperkingen het algemeen doel van de interventie was.
Een aantal indrukken van de intensiteit van deze behandeling. Dit is een nogal intensieve behandeling waarbij er tamelijk veel interactie kan zijn tussen patiënten en behandelaars .
Deze factor alleen maakt het onderscheid tussen ingedeeld zijn bij de interventiegroep versus in de wachtlijstcontrolegroep zitten en kan belangrijk blijken. Het zal moeilijk zijn om de intensiteit van het contact te onderscheiden van de inhoud of de actieve ingrediënten van de therapie.
Ik zal op een ander moment een vollediger bespreking doen van de mate waarin dat, wat werd bestempeld als Cognitieve Gedragstherapie in deze studie, consistent is met cognitieve gedragstherapie zoals ze werd beoefend door Aaron Beck en andere leiders in het veld. Ik moet echter een paar opmerkingen maken.
Wat in deze studie wordt aangeboden klinkt niet als cognitieve gedragstherapie zoals de Amerikanen ze uitvoeren. Wat in deze studie vaak lijkt te worden benadrukt is het uitdagen van overtuigingen, het dwingen van patiënten om actiever te worden, naast psycho-educatieve activiteiten. Ik zie geen indicaties van de ondersteunende samenwerkingsrelatie waarbij patiënten worden aangemoedigd om te werken aan waar zij aan willen werken, deel te nemen aan activiteiten buitenshuis (huiswerkopdrachten) en feedback krijgen.
Wat er mist bij deze behandeling is wat Beck collaboratief empirisme noemt, “een systematisch proces van therapeut en patiënt die samen werken aan het opstellen van gemeenschappelijke doelen voor behandeling, waarvan men vindt dat dit een van de primaire werktuigen voor verandering is in cognitieve gedragstherapie (CGT).”
Belangrijk is, in de benadering van Beck, dat de therapeut geen cognitieve vervormingen vooronderstelt aan de kant van de patiënt. In plaats daarvan introduceert de therapeut, in samenwerking met de patiënt, alternatieven voor de interpretaties die de patiënt heeft gedaan en moedigt de patiënt aan om het verschil te overwegen. In tegenstelling hiermee legt de therapeut in deze studie, in plaats van de patiënt uitspraken te laten doen over doelen, het doel van toegenomen activiteit op.
Therapeuten in deze studie lijken ook bereid te zijn om hun standpunten op te leggen, nl. dat de vermoeidheidsgerelateerde overtuigingen van de patiënt maladaptief zijn.
De behandeling die wordt aangeboden in deze studie, is complex, en bevat meerdere bestanddelen die meerdere veronderstellingen doen die nogal lijken te verschillen van dat wat cognitieve therapie of cognitieve gedragstherapie wordt genoemd in de VS.
De communicatie van de auteurs met betrekking tot herstel van vermoeidheid en beperkingen lijkt een radicale afwijking van niet alleen cognitieve gedragstherapie voor angst en depressie en pijn, maar van cognitieve gedragstherapie die wordt aangeboden voor het omgaan met acute en chronische lichamelijke ziekten. Wij zullen later terugkomen op deze “communicatie”.
De controlegroep
Patiënten die niet werden gerandomiseerd in groepsCGT werden op een wachtlijst geplaatst. Denk daar eens even over na! Wat denken patiënten die al het ongemak en de last hebben doorstaan om aan een klinische studie deel te nemen in de hoop dat zij behandeling zouden krijgen en vervolgens worden ingedeeld bij de controlegroep waar ze gewoon moeten zitten wachten? Niet alleen zullen zij teleurgesteld zijn, en dat registreren in hun subjectieve evaluaties van de uitkomstonderzoeken, maar patiënten zullen zich ook zorgen maken dat ze het recht op de behandeling waar ze op wachten op het spel zetten als ze te positieve uitkomsten noteren. Er is een potentieel risico op nocebo-effect, bovenop het placebo-effect van indeling bij de actieve CGT-behandelingsgroep.
Wat zijn leerzame vergelijkingen tussen actieve behandeling en controleomstandigheden?
We moeten ons vaker de vraag stellen wat we bereiken met het betrekken van een controlegroep voor het evalueren van een psychotherapie. We moeten ook in het achterhoofd houden dat psychotherapieën geen effectgrootte hebben. Enkel vergelijkingen van psychotherapieën hebben een effectgrootte.
Een pre-post-evaluatie van psychotherapie van aanvang tot opvolging omvat de effecten van alle actieve ingrediënten van de psychotherapie, een reeks aan niet-specifieke (placebo)factoren, en alle veranderingen die gebeurd zouden zijn zonder de interventie. Zo is er o.a. regressie naar het gemiddelde: patiënten zijn meer geneigd om nu mee te doen aan een klinische studie, dan later of vroeger, als er een verergering van symptomen is geweest.
Dus een degelijke vergelijkings-/controlegroep bevat alles wat de gerandomiseerde patiënten in de interventiegroep krijgen, behalve de actieve behandeling. Idealiter komen de interventie- en de vergelijkings-/controlegroep overeen in al deze factoren, behalve het actieve ingrediënt van de interventie.
Dat is duidelijk niet wat er gebeurt in deze studie. Gerandomiseerde patiënten in de interventiegroep krijgen de interventie, de toegevoegde intensiteit en frequentie van het contact met deskundigen van de interventie, en alle ondersteuning die daarbij komt kijken, én de positieve verwachtingen die samengaan met het krijgen van de gewenste behandeling.
Pogingen tot evaluatie van groepsCGT versus de wachtlijstcontrolegroep zorgde voor het verwarren van de actieve ingrediënten van de CGT en al deze niet-specifieke effecten. De kaarten worden duidelijk geschud in het voordeel van CGT.
Dit mag dan wel een gerandomiseerde studie heten, maar strikt genomen is dit geen gerandomiseerde studie, omdat de vergelijkingsgroep niet controleert op niet-specifieke factoren, die uit balans zijn.
De niet-geblindeerde aard van de studie
In RCTs [gerandomiseerde klinische studies, n.v.d.r.] van psychotropische geneesmiddelen is het ideaal om het psychotropische geneesmiddel te vergelijken met een inerte placebopil met dienstverleners, patiënten, en de blindering te evalueren op vlak van welke patiënten het psychotropsiche geneesmiddel kregen of de vergelijkingspil.
Hoewel het moeilijk is om een vergelijkbaar niveau van blindering te bereiken in een psychotherapiestudie, is het wenselijk om grotere inspanningen te doen om blindering te bereiken. In deze studie, bijvoorbeeld, deden de auteurs hun best om CGT te onderscheiden van wat er zou gebeuren in een zelfhulpgroep. Een veel gepastere vergelijking zou dus zijn: CGT versus zelfhulpgroep, geleid door ofwel een vakdeskundige, ofwel door patiënten zelf, met even veel contacturen.
Verdere blindering zou mogelijk zijn als patiënten te horen zouden krijgen dat er slechts twee soorten groepstherapie vergeleken werden. Als dat de beschikbare informatie was voor patiënten die overwogen om toe te zeggen voor de studie, zou het voor de gerandomiseerde patiënten niet vanaf het begin zo overduidelijk zijn geweest dat de ene groep beter was dan de andere.
Uitkomsten via subjectieve zelfrapportage
De primaire uitkomstmaten voor de studie waren: de subschaal vermoeidheid van de Checklist Individuele Spankracht, de subschaal fysiek functioneren van de Korte Vragenlijst Gezondheid 36 (SF-36), en algemene belemmeringen zoals gemeten door het Profiel Impact van Ziekte (SIP).
Redelijkerwijs zijn zelfreportage-uitkomsten vaak het enige wat beschikbaar is in veel psychotherapiestudies. Doorgaans gaat het om zelfrapportage die een evaluatie maakt van symptomen van angst en depressie, hoewel daar nog evaluaties kunnen bijkomen op basis van interviews. We hebben geen objectieve biomarkers waarmee we psychotherapie kunnen evalueren.
Deze drie maatstaven van zelfrapportage zijn relatief vaag, zeker in een populatie die niet gekarakteriseerd wordt door ME. Zelfgerapporteerde vermoeidheid in de eerstelijnszorgpopulatie heeft geen discriminatieve validiteit met betrekking tot pijn, angsten en depressieve symptomen, en algemene demoralisatie. De maatstaven zijn onderhevig aan het ontvangen van steun en remoralisering, en ook aan dankbaarheid voor het krijgen van de behandeling die men zocht.
Zelfgerapporteerde toelatingsvoorwaarden houden een score in van 35 of hoger op de subschaal vermoeidheidsernst. Verder maakt een score van minder dan 35 op deze schaal bij vervolgevaluatie deel uit van wat gedefinieerd wordt als een klinisch significante verbetering met een samengestelde score uit gecombineerde maatstaven van zelfrapportage.
Uit medische studies weten we dat bij subjectieve zelfrapportage verschillen geobserveerd kunnen worden die niet teruggevonden worden in objectieve maatstaven. Dus patiënten met milde astma zullen niet in staan zijn om een onderscheid te maken in hun subjectieve zelfrapportage tussen het doeltreffende inhaleermiddel albuterol, een inert inhaleermiddel, en een schijnbehandeling met acupunctuur, maar zullen meer verbetering melden dan bij geen interventie. Er zal echter een sterk voordeel blijken in vergelijking met de andere drie omstandigheden uit een objectieve maatstaf, nl. maximum geforceerd expiratoir volume in 1 seconde (FEV1), zoals geëvalueerd via spirometrie.
Het onderdrukken van objectieve uitkomstmaten
We kunnen de auteurs niet zomaar laten wegkomen met hun afhankelijkheid aan uitkomsten via subjectieve zelfrapportage. Ze leggen uit aan patiënten dat herstel het doel is, wat erop duidt dat het een bereikbaar doel is. We kunnen redelijkerwijs sceptisch zijn over beweringen over herstel gebaseerd op zelfgerapporteerde uitkomsten. Waren de patiënten eigenlijk in staan om te sporten? Wat was hun inspanningscapaciteit, volgens objectieve metingen? Gingen ze weer aan het werk?
Deze auteurs hebben dat soort objectieve metingen opgenomen in vroegere studies, maar niet als primaire uitkomstmaten, en vaak werden ze niet eens vermeld in de hoofdpaper die over de studie rapporteerde.
Wiborg JF, Knoop H, Stulemeijer M, Prins JB, Bleijenberg G. How does cognitive behaviour therapy reduce fatigue in patients with chronic fatigue syndrome? The role of physical activity. [Hoe vermindert cognitieve gedragstherapie vermoeidheid bij patiënten met chronisch vermoeidheidssyndroom? De rol van lichaamsbeweging, n.v.d.r.]. Psychol Med . 2010 Jan 5:1
De evaluatie van de senior auteurs maakt geen melding van hun drie studies die actigrafie gebruikten en geen effect vonden voor CGT. Ik heb geen weet van studies die wel een blijvend effect vonden.
Misschien is het dat wat ze bedoelen als ze zeggen dat het protocol gaandeweg is ontwikkeld: ze verwijderden alles wat een bedreiging vormde voor de bevindingen waartoe ze wilden komen.
Ze vinden het absoluut niet nodig om rekening te houden met negatieve behandelingseffecten.
De meeste psychotherapiestudies evalueren nadelige gevolgen van behandeling niet, maar meestal gebeurt dat discreet, zonder vermelding. Dit artikel daarentegen, stelt:
Mogelijke schade door de behandeling werd niet geëvalueerd. Voorgaand onderzoek heeft aangetoond dat behandeling van CVS met cognitieve gedragstherapie veilig is en het onwaarschijnlijk is dat het nadelige effecten heeft.
Patiënten die voldoen aan strikte criteria voor ME, zouden het risico lopen gedwongen te worden om zich uit te putten. Zij zijn per definitie vatbaar voor postexertionele malaise (PEM). Dit soort studies moeten dat risico evalueren. Het zou kunnen dat er geen nadelige effecten gevonden zouden worden. In dat geval zou het duidelijk aantonen dat er geen patiënten met een correcte diagnose aanwezig waren.
Timing van evaluatie van uitkomsten verschilden tussen interventie en controlegroep.
Ik kon mijn ogen eerst niet geloven toen ik las wat er stond in deze verklaring in het onderdeel resultaten.
De gemiddelde tijd tussen start en tweede evaluatie was 6,2 maanden ( SD = 0.9) in de controlegroep en 12,0 maanden (SD = 2.4) in de interventiegroep. Dit verschil in evaluatieduur was significant (p < 0.001) en was vooral te wijten aan het feit dat de start van de therapiegroepen regelmatig uitgesteld moest worden door een onregelmatige doorstroom van patiënten en beperkte behandelingsmogelijkheden voor groepstherapie in onze kliniek.
In overeenstemming met de behandelingshandleiding werd de tweede evaluatie uitgesteld tot de veertiende groepssessie afgerond was. De gemiddelde tijd tussen de laatste groepssessie en de tweede evaluatie was 3,3 weken (SD = 3,5).
Dus uitkomsten voor de interventiegroep werden geëvalueerd kort na voltooiing van de therapie, wanneer niet-specifieke (placebo)effecten sterker zijn, maar een gemiddelde van zes maanden later dan voor patiënten die toegewezen waren aan de controlegroep.
Post-hoc statistische controles zijn niet voldoende om de studie te redden van dit belangrijke groepsverschil, en het komt bovenop andere problemen in de studie.
Wat we kunnen leren
Besteed meer aandacht aan hoe beperkingen in klinische studies mekaar kunnen versterken met als gevolg overschatting van de behandelingseffecten of van de generaliseerbaarheid van de resultaten naar andere settings.
Let op voor ruime diagnostische criteria, want een studie is wellicht niet generaliseerbaar voor toepassing van dezelfde criteria op settings die verschillend zijn, ofwel op vlak van patiëntenpopulatie, ofwel op vlak van beschikbaarheid van verschillende behandelingen.
Dit is vooral belangrijk als een behandelingssetting bias heeft in doorverwijzingen en enkel een minderheid van de patiënten, die uitgenodigd worden voor deelname aan de studie, daadwerkelijk toestemmen en worden opgenomen.
Stel vragen over welke informatie precies is verworven als je een vergelijking maakt tussen de actieve behandelingsgroep van de studie en de controle/vergelijking. Bovenal: wat wordt er precies gecontroleerd en hoe kan dat de inschatting van de effectiviteit van de actieve behandeling beïnvloeden?
Besteed vooral aandacht aan de krachtige combinatie van het feit dat de studie niet geblindeerd is, een zwakke vergelijking/controle, en een actieve behandeling die patiënten anders niet kunnen krijgen.
Opmerking
*De manier om te bepalen of de zes maanden vermoeidheid toe te schrijven konden zijn aan andere medische factoren, hing af van de setting. Merk op dat een controle van medische dossiers voldoende was voor een onbekend aantal patiënten, zonder verdere keuring of medische tests.
De Afdeling Interne Geneeskunde aan het Radboud Universitair Medisch Centrum evalueerde de medische keuringsstatus van alle patiënten en besliste of patiënten voldoende onderzocht waren door een dokter om relevante medische verklaringen voor de klachten uit te sluiten.
Als patiënten niet voldoende onderzocht waren, werden ze gezien voor standaard medische tests aan de Afdeling Interne Geneeskunde voor doorverwijzing naar onze ambulante kliniek. In overeenstemming met aanbevelingen door de Centers for Disease Control, omvatte voldoende medische onderzoek o.a. evaluatie van somatische parameters die bewijs kunnen leveren voor een plausibele somatische verklaring voor langdurige vermoeidheid [voor een lijst, zie [9]].
Als afwijkingen gedetecteerd werden in deze tests, werden bijkomende tests uitgevoerd op basis van de beoordeling van de clinicus van de Afdeling Interne Geneeskunde die uiteindelijk besloot of een doorverwijzing naar onze kliniek gepast was. Opgeleide therapeuten in onze kliniek sloten psychiatrische comorbiditeiten uit als mogelijke verklaring voor de klachten, in ongestructureerde klinische interviews.
© James Coyne. Vertaling meintje en abby, redactie abby en zuiderzon, ME-gids.





