Het multiple sclerose-medicijn Copaxone (glatirameeracetaat) is terug in het nieuws bij het chronischevermoeidheidssyndroom (ME/cvs). Health Rising meldde in 2015 voor het eerst dat Copaxone sommige ME/cvs patiënten hielp, en Jarred Younger nam het al in 2014 op in zijn lijst van mogelijke geneesmiddelen voor ME/cvs en fibromyalgie (FM) tegen neuro-inflammatie. Ron Davis berichtte in 2019 dat Copaxone ervoor zorgde dat de cellen van ME/cvs-patiënten zich normaal gedroegen tijdens de nanonaald-stresstest.
Lees ook: Microglial Inhibiting Drugs, Supplements and Botanicals to Combat Neuroinflammation [Engels]
In “Catalytic Antibodies May Contribute to Demyelination in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome” [Katalytische antilichamen kunnen bijdragen aan demyelinisatie bij myalgische encephalomyelitis/ chronischevermoeidheidssyndroom], heeft Copaxone het puur anekdotische domein achter zich gelaten. We krijgen een aantal solide gegevens over het verband tussen Copaxone en multiple sclerose met ME/cvs, dankzij Ron Davis en Michael Jensen en hun collega’s van Stanford, de Open Medicine Foundation en, nog belangrijker, de Vinod Khosla Foundation.
We weten nog steeds niet of Copaxone werkt bij ME/cvs, maar er is een traject opgestart dat suggereert dat het zou kunnen en dat het op een gegeven moment zou kunnen leiden (dat mag je hopen!) tot klinische proeven.
Multiple sclerose en het chronischevermoeidheidssyndroom (ME/cvs)
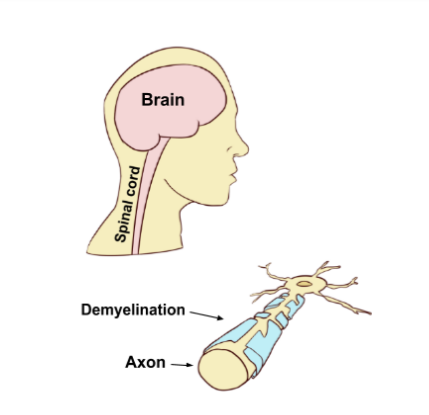
Het verband tussen MS en ME/cvs is nog intrigerender geworden. Beide ziekten worden gekenmerkt door een hoge mate van mysterieuze vermoeidheid, beide kunnen opstoot-/(gedeeltelijk) herstellende fasen hebben, beide komen vooral voor bij vrouwen en beide worden vaak veroorzaakt door een infectie met het epstein- barrvirus (ME/cvs vaak onmiddellijk en MS vaak tientallen jaren later).
Er zijn ook verschillen. MS is een ernstige demyeliniserende ziekte waarbij schade aan de beschermende myelineschede die de zenuwen in de hersenen bedekt, de signalen van het zenuwstelsel verstoort. Van tijd tot tijd zijn er aanwijzingen opgedoken dat er demyelinisatie plaatsvindt bij ME/cvs, maar niets van de uitgesproken structurele veranderingen die bij MS worden gevonden, is aanwezig bij ME/cvs. Bovendien suggereerde een studie dat, hoewel vermoeidheid hoog is bij MS – misschien zelfs hoger dan bij ME/cvs – postexertionele malaise zeldzaam is bij MS.
Lees ook
Bij MS verlaat een eiwit met de naam MBP, dat de myelineschede beschermt, deze schede en komt terecht in wat voor dit eiwit “niemandsland” is – de bloedbaan en het cerebrale ruggenmergvocht – waar het nu als een bedreiging wordt gezien en een auto-immuunreactie uitlokt. Die auto-immuunreactie richt zich vervolgens op de myelineschede.
Net zoals schepen zichzelf beschermen door “antiradarsneeuw” af te vuren om raketten naar zich toe te trekken, lijkt Copaxone te werken als een nabootser die ervoor zorgt dat het immuunsysteem niet de myelinescheden van de zenuwen aanvalt, maar het middel zelf.
De studie
Omdat sommige ME/cvs-patiënten anekdotisch bewijs leverden dat Copaxone – dat de auto-immuunprocessen bij MS aanpakt – nuttig zou kunnen zijn, werd onderzocht of de abzymen (antibody + enzym) (ABS) die Copaxone aanpakt, ook aanwezig waren bij ME/cvs.
Als ik het goed heb, beoordeelden de Stanford-onderzoekers het vermogen van de antilichamen tegen MBP (ABS genoemd) in het plasma van 19 ME/cvs- en 19 gezonde controlepatiënten, om MBP te verteren (te vernietigen). Ze ontdekten dat ongeveer de helft van de monsters van ME/cvs-patiënten grote hoeveelheden MBP beschadigde, terwijl dit bij slechts 5% van de gezonde controles het geval was.
Vervolgens haalden ze de antilichamen uit het plasma van de ME/cvs-patiënten en onderzochten of ze de myelineschede konden aantasten, en dat bleek het geval. Dat suggereerde dat demyelinisatie – een afbraak van de beschermende schede die de zenuwen bedekt – ook bij ME/cvs zou kunnen plaatsvinden.
Vervolgens stelden ze vast of Copaxone kon voorkomen dat MBP werd beschadigd en afgebroken in het plasma van ME/cvs-patiënten – en dat was in aanzienlijke mate (68-80%) het geval. Dat maakte duidelijk dat dezelfde ABS-antilichamen worden aangetroffen bij zowel MS als ME/cvs, en dat het medicijn normaal werkte bij ME/cvs-patiënten.
Nadat bij ME/cvs dezelfde antilichamen waren gevonden, en was aangetoond dat ze in potentie hetzelfde konden doen bij ME/cvs, en dat Copaxone dat proces in het lab kon stoppen, leek de weg geëffend voor een studie met Copaxone bij ME/cvs.
De volgende stappen
De auteurs betoogden dat gezien het brede spectrum van overlappende pathologieën bij MS, andere auto-immuunziekten en ME/cvs en langdurige COVID, demyelinisatie moet worden bekeken, met name bij ME/cvs-patiënten die zenuwpijn en spierzwakte ervaren.
Ze adviseerden om de “katalytische activiteit” (d.w.z. het vermogen van de ABS (de antilichaamzymen in kwestie) om myeline af te breken bij ME/cvs) door de tijd heen te onderzoeken. Niveaus van ABS in het cerebrale ruggenmergvocht – gewoonlijk een rijkere bron van deze antilichamen – moeten ook worden gemeten, net als andere “proteolytische” antilichamen – antilichamen die eiwitten afbreken.
Ze sloten de publicatie af met de opmerking dat een test die de afbraak van MBP door deze ABS opspoort bij ME/cvs-patiënten, kan helpen “bij het beter diagnosticeren en behandelen van patiënten in de vroege stadia van demyelinisatie”. Voor zover ik heb begrepen is die test echter alleen beschikbaar in een onderzoekssetting.
Tijdens een toespraak zei Ron dat een volgende stap was om te bepalen of MS-behandelingen – niet alleen Copaxone maar ook andere MS-medicijnen – van nut zijn bij ME/cvs.
Hij merkte op dat de studie suggereert dat sommige mensen naast ME/cvs ook een auto-immuunziekte zoals MS zouden kunnen hebben die te behandelen zou kunnen zijn. Toen zei Ron iets interessants – hij dacht dat, omdat ME/cvs invloed heeft op belangrijke besturingscircuits die een rol spelen bij andere ziekten, behandelingen die helpen bij andere ziekten mogelijk ook werken bij ME/cvs.
Dit is volstrekt logisch. Hoewel Ron opmerkte dat ME/cvs extreem gecompliceerd is, is het niet zo opzichzelfstaand als we misschien denken. De veranderingen in de basale ganglia bij ME/cvs lijken op die bij patiënten met hepatitis C, behandeld met interferon, en op MS. De problemen met het autonome zenuwstelsel (hoog vecht/vlucht-gehalte) komen voor bij veel andere chronische ziekten. Een gelijksoortige vorm van inspanningsintolerantie komt voor bij reumatoïde artritis. Jarred Younger is er zeker van dat er sprake is van neuro-inflammatie bij ME/cvs en dat neuro-inflammatie neurologische ziekten kenmerkt.
De reden dat het moeilijk is om echt effectieve behandelingen te vinden voor ME/cvs, heeft misschien meer te maken met financiering dan met het feit dat ME/cvs een onbehandelbare, onontcijferbare ziekte is. MS is geen makkie, maar het krijgt ruime financiering, en de FDA heeft meer dan 25 medicijnen goedgekeurd om het te behandelen. Omdat stukjes en beetjes van ME/cvs gevonden worden bij veel andere ziekten, zouden medicijnen die die aspecten van ME/cvs aanpakken, heel goed kunnen helpen.
De studie had belangrijke beperkingen. Ze was klein en omdat veel ervan in het laboratorium in reageerbuisjes werd gedaan, weten we niet of deze door antilichamen veroorzaakte demyelinisatie, ook werkelijk optreedt bij ME/cvs. Het biedt echter een mooi uitgangspunt en we zullen zien hoe het zich verder ontwikkelt.
De microstructurele vermoeidheidsziekten?
De vermoeidheid bij MS is merkwaardig. Ze treedt meestal op vóór de neurologische symptomen, wordt vaak beschreven als het ergste symptoom dat MS-patiënten ervaren en, het meest intrigerend, ze staat niet in verhouding tot de graad van zichtbare demyelinisatie of zenuwschade die wordt vastgesteld. Een recente studie suggereert dat ze echter wel kan overeenkomen met microstructurele veranderingen – en hier hebben we weer een potentiële opening voor ME/cvs.
Met behulp van geavanceerde MRI-technieken ontdekte het MS-onderzoek uit 2024 dat kleine microstructurele veranderingen die zeer vroeg in het ziekteproces optraden, in verband werden gebracht met cognitieve vermoeidheid. De studie rapporteerde:
“dat de microstructuur van de hersenen in weefsels die er normaal uitzien, al in een heel vroeg stadium van de ziekte veranderd is. Bovendien kunnen bijkomende microstructurele veranderingen (bijv. diffuse en wijdverspreide demyelinisatie of degeneratie van zenuwceluitlopers) bij MS-patiënten leiden tot ziektespecifieke klachten van cognitieve vermoeidheid.”
Zouden soortgelijke microstructurele veranderingen soortgelijke symptomen bij ME/cvs kunnen veroorzaken? Er zijn microstructurele veranderingen aan de hersenstam, de insula en een belangrijk communicatiekanaal (superieure longitudinale fasciculus) gevonden bij ME/cvs. Microstructurele schade is ook gevonden bij fibromyalgie en verschillende keren ook bij langdurige COVID.
Eén studie over microstructurele wijzigingen bij langdurige COVID, “Brain microstructural changes and fatigue after COVID-19“, ging zelfs rechtstreeks naar de ME/cvs-literatuur om uit te leggen wat ze gevonden hadden. Ze legden de nadruk op de verminderde “hermyelinisatie”, abnormale connectiviteit, verminderde geleiding in de hersenstammen, onvoldoende myelinisatie van motorische cortex-trajecten en de bevindingen betreffende de basale ganglia bij ME/cvs om de vermoeidheid bij beide ziekten te verklaren.
Meer mogelijke verbanden doken op in een studie naar vermoeidheid bij MS waarin werd gesteld dat de basale ganglia – een belangrijke kandidaat bij ME/cvs en FM – “het centrum van vermoeidheid” was bij MS. Die studie haalde ook ME/cvs-bevindingen aan om hun hypothese te ondersteunen.
Lees ook A Fatigue Nucleus in Multiple Sclerosis… and ME/CFS and Fibromyalgia? [in het Engels]
Bovendien is elk van de vier hypothesen over vermoeidheid bij MS uit een overzichtsartikel van 2015 ook aangevoerd voor ME/cvs. Het zijn onder andere:
- Compensatie – Het verlies van signaalsterkte tussen hersengebieden zorgt ervoor dat andere delen van de hersenen inspringen om te compenseren, waardoor de efficiëntie afneemt en de metabole behoeften toenemen – waardoor een vroegtijdige vermoeidheid ontstaat.
- Hersenstamschade vermindert de activering van de hersenschors die verbonden is met twee hersenorganen – de thalamus en de basale ganglia die betrokken zijn bij alertheid, het autonome zenuwstelsel en beweging.
- Motorische gebied – Letsels in het motorische cortexgebied worden in verband gebracht met snelle vermoeidheid bij MS tijdens lichamelijke oefeningen.
- HPA-as – Letsels in de hypothalamus bij MS-patiënten beïnvloeden circadiaanse en endocriene factoren. De verstoring van het circadiaans ritme kan een invloed hebben op de slaap – wat vermoeidheid veroorzaakt – en endocriene factoren reguleren metabole en immuunprocessen.
De fysieke problemen veroorzaakt door zenuwbeschadiging bij MS, komen niet voor bij ME/cvs, maar het is mogelijk dat de vermoeidheid die bij beide ziekten optreedt, vergelijkbaar is. Als dat zo is, zou een medicijn als Copaxone, dat helpt tegen de vermoeidheid bij MS, kunnen helpen bij de vermoeidheid bij ME/cvs.
Een van de manieren waarop problemen met de microstructuur van de hersenen ME/cvs patiënten zouden kunnen treffen, is door de connectiviteit tussen verschillende hersengebieden te verminderen.
Slechte verbindingen
Demyelinisatie kan ook bijdragen aan de “connectiviteitsproblemen” die vaak gevonden worden bij ME/cvs. Connectiviteitsproblemen treden op wanneer delen van de hersenen niet goed met elkaar communiceren.

In 2018 ontdekte Staud bijvoorbeeld tijdens een cognitieve inspanningstest dat de verbindingen tussen de hersengebieden die geassocieerd worden met werkgeheugen, sensorische functie en motorische functie (daar is de motorische cortex weer) verbroken werden bij mensen met ME/cvs. Talrijke hersengebieden vertoonden tegengestelde patronen van connectiviteit bij de ME/cvs-patiënten vergeleken met die van de gezonde controles.
- gezonde controles vertoonden een verhoogde functionele connectiviteit met de rechts-gelateraliseerde middelste temporale gyrus, de superieure laterale occipitale cortex en de angulaire gyrus; ME/cvs-patiënten vertoonden een verminderde connectiviteit
- gezonde controles vertoonden een verhoogde coherentie (communicatie) tussen de rechts-gelateraliseerde middelste temporale gyrus, de superieure laterale occipitale cortex en de angulaire gyrus; ME/cvs-patiënten vertoonden een verminderde coherentie
- gezonde controles vertoonden een verhoogde connectiviteit tussen de hippocampus en de rechter superieure pariëtale kwab; ME/cvs-patiënten vertoonden een verminderde connectiviteit
- gezonde controles vertoonden een verhoogde connectiviteit met het links-gelateraliseerde pallidum, de thalamus, het putamen, de caudatus en de nucleus accumbens; ME/cvs-patiënten vertoonden een verminderde connectiviteit.
De auteurs stelden dat de over het algemeen verhoogde connectiviteit/coherentie die werd waargenomen bij de gezonde controles, het vermogen van hun hersenen weerspiegelde om nieuwe hersengebieden aan te boren om te helpen naarmate de vermoeiende taak vorderde. Het onvermogen van de hersenen van ME/cvs-patiënten om meer bronnen aan te boren, veroorzaakte op zijn beurt hun vermoeidheid.
Terug naar Copaxone
Copaxone is een van de weinige geneesmiddelen die vermoeidheid bij MS kan behandelen, en anekdotische rapporten suggereren dat het hetzelfde zou kunnen doen bij ME/cvs. Bovendien was Copaxone, zoals eerder opgemerkt, in staat om de cellen van ME/cvs-patiënten weer normaal te laten functioneren wanneer ze onder stress worden gezet met behulp van de nanonaald.
Naarmate de technologie om de microstructurele integriteit van de hersenen te beoordelen verbetert en op ME/cvs, FM en langdurige COVID wordt toegepast, zal het fascinerend zijn om te zien wat het uitwijst. Nogmaals, geen van deze ziekten vertoont het soort uitgesproken schade aan de myelinescheden zoals bij MS – en dat is een goede zaak. Die schade herstellen is misschien onmogelijk, maar schade aan de microstructuur herstellen kan een ander verhaal zijn. Op de vraag of Copaxone de schade zou kunnen herstellen, zei Davis dat hij dat niet wist – en dat het het beste zou zijn om te proberen dat te voorkomen.
Op de vraag of deze resultaten zichtbaar zouden zijn op een standaard MRI, zei Davis dat hij het niet zeker wist, maar dat ze dachten dat de verschillende vlekken op de MRI’s van ME/cvs-patiënten op demyelinisatie wijzen. Ik heb het opgezocht en dat is ook zo. Verhoogde wittestofhyperintensiteiten worden soms gevonden bij ME/cvs en kunnen erop wijzen dat er myelineafbraak is geweest.
Ron merkte op dat het mogelijk is dat de hoeveelheid antilichamen bij ME/cvs niet zo hoog is als bij MS, en dat er daarom niet zoveel schade optreedt. Hij maakte ook korte metten met het idee dat iemand niet tegelijkertijd MS en ME/cvs kan hebben. Hij merkte ook op dat het MBP-antilichaam geen diagnostische test voor MS is.
Ze zouden graag de ervaringen horen van iedereen die deze aanpak heeft geprobeerd. Je kunt mailen naar de Open Medicine Foundation of naar Janet op janet.dafoe@gmail.com
De kernpunten
- Health Rising meldde voor het eerst dat het multiple sclerose-medicijn Copaxone in 2015 hielp bij sommige ME/cvs-patiënten, en Jarred Younger nam het al in 2014 op in zijn lijst van mogelijke geneesmiddelen voor ME/cvs en fibromyalgie (FM) tegen neuro-inflammatie. Maar nu pas hebben we solide bewijs dat suggereert dat het zou kunnen werken.
- Zowel ME/cvs als MS worden gekenmerkt door een hoge mate van mysterieuze vermoeidheid, beide kunnen opstoot-/(gedeeltelijk) herstellende fasen hebben, beide komen vooral voor bij vrouwen en beide worden vaak veroorzaakt door een infectie met het epstein-barrvirus (ME/cvs vaak onmiddellijk en MS vaak tientallen jaren later).
- Er zijn ook verschillen. Geen van de uitgesproken demyelinisatie bij MS is gevonden bij ME/cvs. Er zijn wel aanwijzingen van demyelinisatie gevonden bij ME/cvs en er is microstructurele schade gevonden in de hersenen van ME/cvs en MS, maar ook bij fibromyalgie en langdurige COVID.
- Dat is intrigerend omdat recente studies suggereren dat de vermoeidheid bij MS – die mogelijk nog heviger is dan bij ME/cvs – veroorzaakt wordt door microstructurele problemen die zich al vroeg in de ziekte voordoen. Het is dus mogelijk dat soortgelijke microstructurele problemen vermoeidheid veroorzaken bij ME/cvs. (Merk op dat één studie geen bewijs vond van postexertionele malaise bij MS).
- Copaxone verwijdert de antilichamen die bij MS de myelineschedes die de zenuwen omhullen, aantasten. Het feit dat verschillende ME/cvs-patiënten voordelen van Copaxone meldden, wekte de interesse van Ron Davis aan Stanford.
- De Stanford-onderzoekers onder leiding van Ron Davis en Michael Jensen, gingen eerst na of hogere niveaus van de antilichamen die de zenuwen bij MS aanvallen, aanwezig waren bij ME/cvs en ontdekten dat dit bij ongeveer de helft van de ME/cvs-patiënten het geval was.
- Vervolgens stelden ze vast dat de antilichamen die werden aangetroffen bij ME/cvs, te vergelijken waren met de antilichamen die werden aangetroffen bij MS, en dat Copaxone in staat was deze antilichamen bij ME/cvs in het laboratorium te blokkeren.
- Ze stelden voor om deze antilichamen en andere antilichamen waarvan bekend is dat ze eiwitten aanvallen, verder te onderzoeken bij ME/cvs. Bovendien stelde Davis voor om, gezien de overeenkomsten tussen ME/cvs en MS, ook andere medicijnen tegen MS te gaan testen voor ME/cvs.
- Hij beweerde dat bij ME/cvs en MS mogelijk vergelijkbare reactiepaden aan het werk zijn. Verschillende onderzoeken naar vermoeidheid bij MS verwezen inderdaad rechtstreeks naar bevindingen bij ME/cvs om de vermoeidheid bij MS te helpen verklaren.
- De studie was beperkt door de kleine omvang en de focus op laboratoriumwerk. Ze suggereert dat Copaxone hetzelfde doet bij ME/cvs als bij MS, maar dat zullen we niet weten zonder een klinische studie. De tijd zal leren of deze studie leidt tot een klinische studie met Copaxone bij ME/cvs, maar ze lijkt de weg ervoor te effenen.
- In de tussentijd zouden Ron Davis en Janet Dafoe graag de ervaringen horen van iedereen met ME/cvs die Copaxone heeft geprobeerd. U kunt een e-mail sturen naar de Open Medicine Foundation of naar Janet: janet.dafoe@gmail.com
© Health Rising, 3 april 2024. Vertaling Els, redactie admin, ME-gids.






