
Hoe verloopt de ziekte, en wat verergert of verbetert ze?
Het volledige rapport (Schei en Engelsen, 2020), in het Noors geschreven, is hier beschikbaar:
Door Trudy Schei en Arild Angelsen, de Noorse ME-Vereniging
Maart 2021.
De kennis over het ziekteverloop en de prognose voor ME-patiënten is gebrekkig. Dit rapport is gebaseerd op een patiëntenonderzoek bij 5.822 ME-patiënten in Noorwegen. Het verschaft kritische inzichten die de basis moeten vormen voor het begrip en de benadering van de ziekte, en hoe ME-patiënten worden opgevangen en behandeld door de gezondheidszorg, de uitkeringsinstelling en het onderwijssysteem. Het vaak veronderstelde typische verloop – een geleidelijke verbetering in de loop van de tijd – kenmerkt slechts 12% van de respondenten. Grote schommelingen, of schommelingen met geleidelijke verslechtering, zijn de twee meest typische ziekteverlopen. Activiteitsregulering (pacing) is veruit de belangrijkste positieve factor voor verbetering, terwijl een te hoog activiteitenniveau de meest gemelde negatieve factor is. De gezondheidszorg wordt 56% vaker als negatieve dan als positieve factor voor het ziekteverloop genoemd. De aanpak van delen van de gezondheidszorg, de uitkeringsinstelling en het onderwijssysteem dragen bij tot een verergering van de ziekte voor veel patiënten. Er is behoefte aan meer kennis, maar nog belangrijker is het om de kennis die we al hebben, te gebruiken om steun en hulp te bieden die aangepast is aan de behoeften van de patiënten en die gebaseerd is op inzicht in het ziekteverloop en de factoren die daarop van invloed zijn.
0 Het onderzoek
Er zijn weinig goede studies over het ziekteverloop en de prognose voor patiënten die gediagnosticeerd zijn met ME (ME/cvs). Om de kennisbasis te verbeteren, heeft de Noorse ME-Vereniging een patiëntenenquête gehouden om: (i) typische ziekteverlopen te identificeren, en (ii) de factoren in kaart te brengen die in de loop van de tijd positief of negatief hebben bijgedragen aan de ontwikkeling van de ziekte. De enquête was online, anoniem, beperkt tot één antwoord per IP-adres, en liep van 07.02.2019 tot 12.04.2019. Ze bestond uit 11-13 gestructureerde vragen en twee open vragen over de ervaring van de respondenten met factoren die een positieve of negatieve invloed hebben gehad op hun ziekte. In totaal werden 5 822 volledige antwoorden ontvangen, meer dan 800 meer dan er leden van de vereniging waren. Dit wijst erop dat tussen 29% en 58% van de ME-patiënten in Noorwegen de enquête heeft beantwoord, en het is dan ook het meest uitgebreide onderzoek naar de ervaringen van ME-patiënten. 86% van de respondenten waren vrouwen. De meesten waren tussen 20 en 60 jaar oud, waarbij degenen tussen 40 en 50 jaar 30% van de respondenten uitmaakten. 7% was jonger dan 20 jaar.
Deze studie richtte zich zowel op huidige ME-patiënten als op mensen die hersteld zijn van ME. We weten echter niet in welke mate we diegenen hebben bereikt die vandaag (bijna) hersteld zijn. We kunnen de antwoorden dus niet gebruiken om een schatting te maken van het percentage ME-patiënten dat zal herstellen, of om voorspellingen en waarschijnlijkheden te geven voor de verschillende ziekteverlopen. Niettemin komt het algemene beeld goed overeen met de ervaringen van de ME-Vereniging en de vijf vorige patiëntenenquêtes. Met bijna 6000 respondenten levert dit een solide gegevensbron over uitgebreide ervaringen met de ziekte en de factoren die het beloop bepalen. De bevindingen leveren belangrijke correcties op verschillende misleidende opvattingen over ME, het ziekteverloop en kritische factoren, opvattingen die vaak gebaseerd zijn op een veel magerdere empirische basis dan deze studie. We vatten de resultaten en aanbevelingen samen in tien punten.
1 ME is een chronische ziekte
ME is een chronische ziekte, die zeker is ingebed in de verwante term “chronisch vermoeidheidssyndroom – CVS” (we gebruiken CVS als een bredere term voor langdurige vermoeidheid, en niet noodzakelijk met Postexertionele Malaise – PEM). Meer dan de helft van de respondenten is al meer dan tien jaar ziek, en velen zullen de rest van hun leven met de ziekte moeten leven.
Veel actoren binnen de gezondheidszorg en de uitkeringsinstelling hebben onrealistische verwachtingen over ME als een kortstondige ziekte die “vanzelf uitdooft”. Dit geldt vooral voor kinderen en adolescenten, waar onrealistische verwachtingen van onmiddellijke verbetering voor grote problemen zorgen. Wanneer er geen verbetering optreedt, krijgt de patiënt vaak de schuld. Dit, en het gebrek aan kennis over het risico van langdurige verslechtering als gevolg van overmatige activiteit, leidt ertoe dat de patiënten worden onderworpen aan activiteiten die ze niet aankunnen. Zo wordt de basis gelegd voor vicieuze cirkels en langdurige achteruitgang.
2 Velen zijn matig ziek, en dat is ernstig
De Noorse nationale CVS/ME-richtlijnen beschrijven vier gradaties van de ziekte: mild, matig, ernstig, zeer ernstig (Helsedirektoratet 2015). Er zijn geen representatieve Noorse studies over hoe ME-patiënten verdeeld zijn over de verschillende graden. De antwoorden van deze enquête wijzen erop dat matige ME het meest typisch is, en bijna 6 op de 10 (57%) van de respondenten zegt in deze categorie te vallen. 1 op 4 (25%) zegt een milde graad te hebben, hoewel er redenen kunnen zijn om aan te nemen dat een lager percentage in de groep “milde ME” op de enquête heeft geantwoord. 15% zegt een ernstige graad te hebben, terwijl 1% een zeer ernstige graad van de ziekte heeft.
De verschillende termen voor graden van ME kunnen echter misleidend zijn. Zo houdt een milde graad in dat het activiteitenniveau met ten minste 50% is verminderd. Bij een matige graad is de patiënt grotendeels aan huis gebonden, en brengt hij verscheidene uren per dag door op de bank of in bed om uit te rusten. Matige ME is een ernstige ziekte die, voor het grootste deel, betaald werk onmogelijk maakt, sociale activiteiten ernstig beperkt, en patiënten afhankelijk maakt van hulp van familie en vrienden voor dagelijkse klusjes.
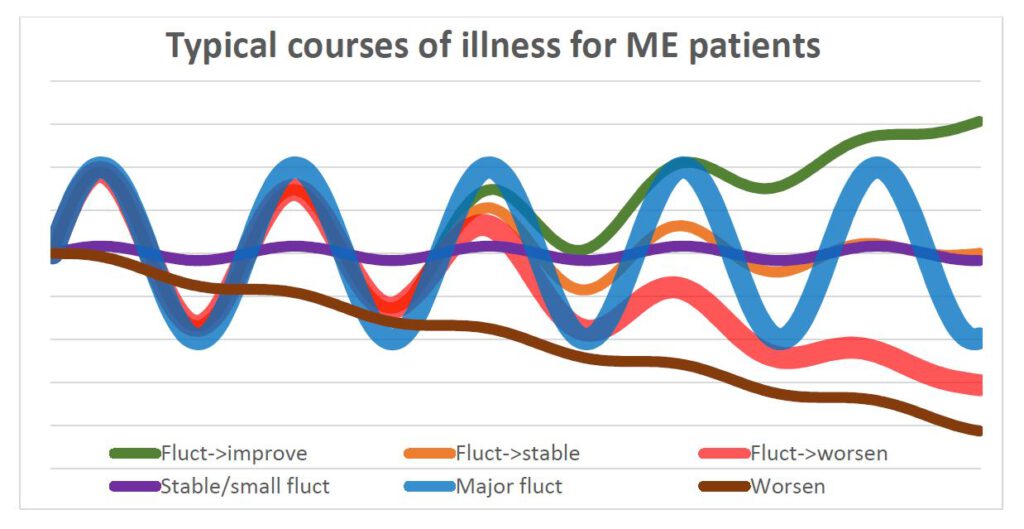
3 Grote schommelingen of verslechtering zijn de typische ziekteverlopen
Veel actoren in de gezondheidszorg beschrijven een ziekteverloop met initiële schommelingen en een geleidelijke verbetering. Een dergelijk verloop is mogelijk, maar kenmerkt slechts een kleine minderheid (12%) van de respondenten. De twee meest typische ziekteverlopen zijn grote schommelingen de hele tijd (29%) en schommelingen in het begin, gevolgd door een geleidelijke verslechtering (25%), zoals afgebeeld in figuur 1. Bijna driemaal zoveel respondenten melden dat er nu sprake is van verslechtering in plaats van verbetering.
We weten niet in hoeverre de gerapporteerde ernstige patronen te wijten zijn aan, bijvoorbeeld, biologische factoren of externe invloeden, zoals opgelegde activiteiten (door de uitkeringsinstelling of scholen) of verwachtingen van familie en vrienden. In de antwoorden in vrije tekst beschrijven de respondenten dat een hoge mate van activiteit of stress factoren zijn die het ziekteverloop negatief beïnvloeden. Deze twee factoren worden in verband gebracht met wantrouwen van anderen over de geldigheid van de ziekte, problemen bij het verkrijgen van een diagnose, onjuist advies over activiteit na het begin, druk over hoge activiteit van de werkgever, de school of de uitkeringsinstelling , en zorgen over de financiën. De antwoorden wijzen duidelijk in de richting dat de gezondheidszorg, de uitkeringsinstelling en het onderwijssysteem een groot aantal ME-patiënten blootstellen aan spanningen die bijdragen tot een blijvende verslechtering.
Typische ziekteverlopen van ME-patiënten
4 Herstel komt voor, maar helaas veel te zelden
Iets meer dan 2% van de ondervraagden verklaart hersteld te zijn van ME. Nogmaals, dit is geen vervolgstudie met een representatieve steekproef van degenen die ziek geworden zijn. Het aantal is echter niet verrassend laag. Een literatuurstudie uit 2005, gebaseerd op studies die brede CVS-criteria gebruikten, schatte dat ca. 5% volledig herstelde (Cairns en Hotopf 2005).
Verschillende mediaberichten over ME-patiënten die hersteld zijn na verschillende behandelingen, zijn zeer onrepresentatief voor de populatie van ME-patiënten. Herstel komt voor, en moet zeker worden toegejuicht, ongeacht de oorzaak en behandeling. Het probleem ontstaat wanneer anekdotes veralgemeend worden zonder wetenschappelijke documentatie of gebaseerd op ruime ervaringen van patiënten, zowel wat betreft incidentie als wat betreft de werkzaamheid van behandelingen. Dit geldt in het bijzonder voor verschillende vormen van cognitieve behandelingen. Hoewel de directe relevantie voor het dagelijks leven van de overgrote meerderheid van ME-patiënten beperkt is, is het debat in de media en in het publiek niettemin belangrijk omdat het twee diametraal verschillende visies op ME illustreert. De antwoorden in de enquête geven duidelijk aan dat het gebrek aan begrip en respect voor de ziekte dat veel patiënten ervaren, in verband kan worden gebracht met een wijdverspreide psychosomatische benadering van ME.
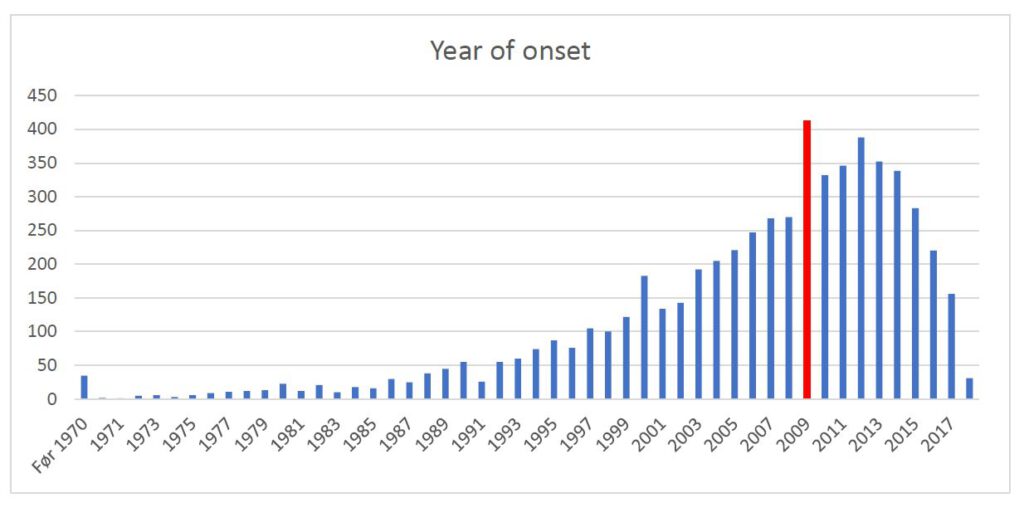
5 Een piek in nieuwe gevallen in 2009 (Mexicaanse griep)
De antwoorden tonen een grote toename van het aantal nieuwe gevallen van ME in de periode tot 2009, waar we een piek zien die samenvalt met de Mexicaanse griepepidemie. Andere studies hebben aangetoond dat het risico om ME te krijgen, verdubbeld was bij degenen die de Mexicaanse griep hebben gehad, terwijl er geen verhoogd risico was bij degenen die het Mexicaanse griepvaccin hebben gekregen (Magnus et al. 2015).
Er is een nieuwe piek in 2011, daarna zien we een daling. We weten niet of de daling die we in figuur 2 zien, in nieuwe gevallen reëel is of niet. Een plausibele verklaring is het feit dat er doorgaans veel tijd zit tussen het begin van de ziekte en de diagnose. Onder de respondenten die antwoordden dat ze nog in onderzoek waren, bedroeg de mediane tijd tussen het begin van de ziekte en het moment waarop ze antwoordden, vijf jaar.
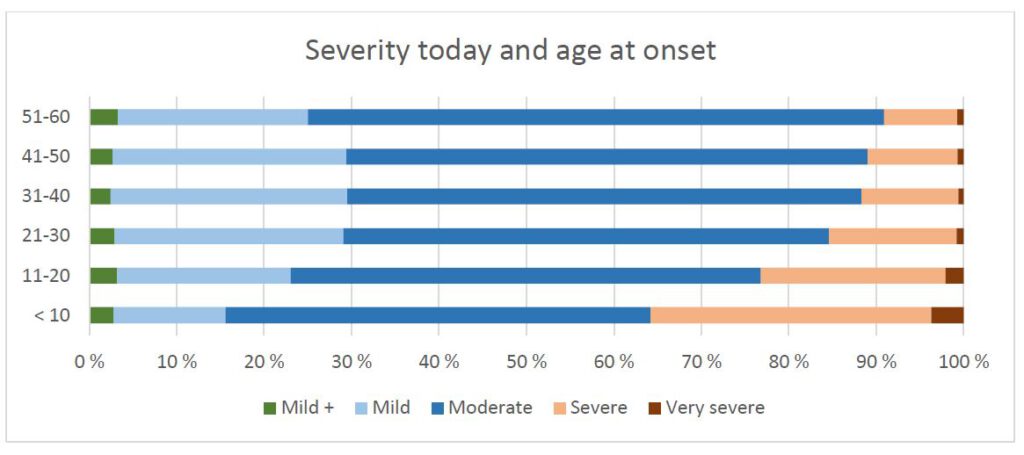
6 Ernstige ziekte geassocieerd met vroeg begin van ziekte
Zowel deze studie, eerdere patiëntenenquêtes (Schei, Angelsen, en Myklebust 2019) als onderzoek (Lacerda et al. 2019, Chu et al. 2019) laten zien dat in de (zeer) ernstig zieke groep ME-patiënten een groter deel ziek werd voor het 20e levensjaar. In dit onderzoek rapporteerde meer dan de helft van de zeer ernstig zieken dat ze ziek werden voordat ze 20 werden. Wij vinden dus een statistisch significante correlatie tussen een vroege aanvang en het hebben van een ernstige of zeer ernstige graad van ME, zoals geïllustreerd in figuur 3. We weten niet waarom, en dit is duidelijk een gebied waar meer onderzoek nodig is. Een plausibele hypothese is dat de correlatie, althans gedeeltelijk, verband houdt met foutief advies en overdreven nadruk op activiteit vroeg in het ziekteverloop. Zowel gebruikerservaringen als onderzoek wijzen erop dat een te hoog activiteitsniveau vroeg in het proces kan leiden tot een ernstiger beloop van de ziekte (Schei, Angelsen, en Myklebust 2019).
De bevindingen van dit onderzoek zouden sterke implicaties moeten hebben voor de manier waarop ME-patiënten tegemoet worden getreden door de gezondheidszorg, de uitkeringsinstelling, scholen en gemeenten. Activiteit buiten de energie-enveloppe van de patiënt kan niet alleen PEM op korte termijn veroorzaken, maar ook verergeringen op lange termijn. Een patiëntenenquête onder kinderen en adolescenten met ME toonde aan hoe ze vaak tot een activiteitenniveau worden gepusht dat hun tolereerbare grens overschrijdt (Bråthen 2016).
7 Aanpassing van activiteiten is het belangrijkste “medicijn”
Een van de duidelijkste conclusies van deze studie is het belang van het activiteitenniveau voor het verloop van de ziekte. In bijna 2800 reacties in vrije tekst wordt gesteld dat aanpassing van het activiteitenniveau positief bijdraagt tot het ziekteverloop, terwijl in meer dan 3100 reacties op verschillende manieren wordt beschreven hoe activiteiten buiten de individuele energie-enveloppe bijdragen tot een verergering van de ziekte. Overmatige activiteit gaat niet alleen over fysieke activiteit; grote emotionele spanningen en stress worden ook als negatief ervaren, en worden vaak beschreven in verband met wantrouwen van de gezondheidsdiensten en de uitkeringsinstelling, van familieleden die niet in ME geloven, van echtelijke breuken of overlijden in de familie, of van onzekerheid over financiën en uitkeringen.
Copingstrategieën zoals pacing van activiteiten en energiebeheer zijn daarom veruit de belangrijkste maatregelen voor een goed resultaat. Deze strategieën hebben betrekking op het vinden van een balans tussen activiteit en rust, het doseren van het gebruik van energie en het vinden van optimale energiebesparende manieren om activiteiten uit te voeren (O’Connor et al. 2019). Een belangrijk doel is om de ziekte te stabiliseren en mogelijk op termijn verbetering te bereiken in de vorm van een lagere symptoomlast en een betere functionele capaciteit. Hoewel velen het tegenovergestelde ervaren, geeft dit onderzoek ook aan dat er veel gedaan kan worden om het verloop van de ziekte in positieve zin te beïnvloeden. Aanpassing van activiteiten wordt mogelijk gemaakt door de ziekte te accepteren, naar het eigen lichaam te luisteren en voor zichzelf te zorgen, de mogelijkheid te hebben het dagelijks leven te beheren om het niveau van de dagelijkse activiteiten aan te passen aan een wisselende symptoomlast, steun te krijgen van familie en vrienden, geloofd te worden door de gezondheidsdienst en de uitkeringsinstelling, en een zekere financiële situatie te hebben. Slechts 6 (0,1%) van de respondenten melden dat zij slechter geworden zijn door inactiviteit.
Alle richtlijnen, aanbevelingen of niet-medicamenteuze behandelingen voor ME-patiënten die niet gebaseerd zijn op de energie-enveloppe van de patiënt en de nood aan activiteitsregeling, dreigen meer kwaad dan goed te doen.
8 Het zorgstelsel draagt zowel bij aan gezondheid als (nog vaker) aan slechte gezondheid
De opvattingen van de respondenten over, en ervaringen met, de gezondheidszorg zijn verdeeld, zoals we ook in alle andere patiëntenenquêtes hebben gezien (bijv. Schei, Angelsen, en Myklebust 2019). De enquête had 56% meer antwoorden waarin werd gesteld dat de gezondheidszorg een oorzaak is geweest van verslechtering van de gezondheid in plaats van verbetering. Het zou moeilijk zijn om een andere patiëntengroep te vinden waar patiënten vinden dat de gezondheidszorg meer heeft bijgedragen aan het voortduren of verslechteren van de ziekte dan aan de verbetering of het herstel. Dit zou de gezondheidsautoriteiten grote zorgen moeten baren en zou moeten leiden tot een radicale verandering in de manier waarop ME-patiënten worden ontvangen en behandeld.
Er zijn verschillende redenen waarom de gezondheidszorg een negatieve factor wordt voor het ziekteverloop: wantrouwen tegenover patiënten en hun beschrijving van de symptomen, gebrek aan kennis over de ziekte, verkeerd advies over activiteitsniveaus (vooral in het begin), lange tijdspanne tussen het begin van de ziekte en een bevestigde diagnose, een uitputtend en langdurig beoordelingsproces vóór de diagnose, en onwil van huisartsen en anderen om de symptomen te verlichten wanneer het gaat over slaapproblemen en pijn. Het proces van diagnose van ME moet efficiënter gemaakt worden, en sneller na aanvang plaatsvinden. Patiënten met vermoeidheid en PEM moeten advies krijgen over activiteitenmanagement nog voor de diagnose is gesteld.
Zorgverleners die patiënten gedurende een langere periode regelmatig volgen, krijgen de beste beoordelingen. Velen hebben de patiënt al voor het begin van de ziekte leren kennen en ontmoeten hem regelmatig om een beter inzicht te krijgen in hoe de ziekte zich manifesteert. Hulp van een psycholoog of psychiatrisch verpleegkundige wordt als nuttig ervaren wanneer het doel is steun te bieden in de veeleisende situatie van verlies van functioneel niveau en gezondheid. De respondenten hebben echter over het algemeen negatieve ervaringen met cognitieve therapie die gericht is op genezing van ME, vooral wanneer deze gepaard gaat met graduele oefeningen.
Er is behoefte aan meer kennis over symptoomverlichting voor ME-patiënten. Het verlichten van pijn en het helpen bij slaapproblemen is voor velen belangrijk en huisartsen en fysiotherapeuten krijgen goede commentaar voor het verlenen van symptoomverlichtende zorg. Naltrexone in Lage Dosis (LDN) is de medicamenteuze behandeling die het vaakst wordt genoemd als positief voor het verloop. Jammer genoeg zijn er geen klinische studies over het effect van LDN bij ME-patiënten, maar de hoeveelheid positieve feedback wijst erop dat het effect verder moet worden onderzocht in gerandomiseerde studies.
9 De uitkeringsinstelling maakt ME-patiënten nog zieker
De meest teleurstellende – hoewel niet verrassende – resultaten van de enquêtes hebben betrekking op de ervaringen van ME-patiënten met Nav (de Noorse Arbeids- en Uitkeringsinstelling). 881 antwoorden geven aan dat Nav een negatieve invloed heeft gehad op de ziekte. Er zijn geen respondenten die zeggen dat maatregelen onder auspiciën van Nav hebben bijgedragen tot een verbetering of een terugkeer naar het werk. Velen zeggen dat ze zo lang mogelijk wilden doorwerken, maar dat ze zichzelf daardoor (vaak na druk van de werkgever, Nav, familie en vrienden) een verergering hebben aangedaan.
De positieve bijdragen van Nav (145 respondenten) houden verband met de toekenning van arbeidsongeschiktheidsuitkeringen: het brengt financiële zekerheid en voorspelbaarheid, en de mogelijkheid om het activiteitenniveau aan te passen aan de eigen gezondheid. De negatieve feedback lijkt verband te houden met zowel de wijdverspreide attitudes onder Nav-werknemers, de interne routines en richtlijnen (waarbij beslissingen worden genomen door de centrale administratie van Nav, in veel gevallen in strijd met de aanbevelingen van de plaatselijke Nav-functionaris of de huisarts), als de regels voor werkloosheidsuitkeringen en andere socialezekerheidsregelingen. De huidige uitkeringsregeling is slecht aangepast aan de situatie van ME-patiënten. De mediane tijd vanaf het begin van de ziekte tot het tijdstip van het antwoord in dit onderzoek bedroeg vijf jaar bij de respondenten die momenteel worden onderzocht. Nav vereist daarentegen zowel een definitieve diagnose als een beoordeling van het arbeidsvermogen binnen een tijdsbestek van vier jaar.
Veel respondenten beschrijven ook de periode van het ontvangen van een werkloosheidsuitkering als stresserend, onzeker, en dat de eisen van Nav om activiteiten en “behandelingen” uit te voeren als een zware last werden ervaren. Nav eist activiteiten die onverenigbaar zijn met de aanpassing van activiteiten, en er wordt geen rekening gehouden met het feit dat ME een onvoorspelbare ziekte kan zijn. Onzekerheid in verband met de uitkomst van uitkeringsaanvragen en zorgen over financiën zijn ook factoren die bijdragen tot verslechtering. Velen beschrijven dat ze bang zijn uitkeringen te verliezen als ze niet doen wat Nav van hen verlangt, en dat ze daarom niet de nodige voorzorgsmaatregelen kunnen nemen om met de ziekte om te gaan. Jonge ME-patiënten melden de meeste problemen met Nav. Mensen met grote schommelingen hebben ook moeilijkheden om van Nav begrip te krijgen over hoe ernstig de ziekte is.
10 Met betere steun, behandeling en begrip is een goed ME-leven mogelijk
Er zijn verschillende verontrustende bevindingen in deze studie: veel meer ME-patiënten ervaren een verslechtering in plaats van een verbetering in de loop van de tijd, en de gezondheidszorg en de uitkeringsinstelling dragen in grote mate bij tot een verslechtering van het ziekteverloop voor een reeds ernstig zieke groep van patiënten.
Het goede nieuws is dat de factoren die positief of negatief bijdragen tot de processen, kunnen worden veranderd, en dat daarvoor geen doorbraken in het medisch onderzoek nodig zijn. Dit vereist echter wel dat de gezondheids- en welzijnsautoriteiten gebruik maken van de kennis die we al hebben over de gezondheidssituatie en -ervaringen van ME-patiënten, zoals gedocumenteerd in onderzoek en brede patiëntenenquêtes zoals deze. Er kan veel worden gedaan om voor ME-patiënten een beter ziekteverloop te creëren, met een lagere symptoomlast en een betere gezondheid en levenskwaliteit.
We vatten deze maatregelen samen in vijf punten.
- Activiteitenbeheer vanaf dag 1
- Geloof in de patiënt
- Symptoombehandeling door de gezondheidsdienst
- Veranderingen in de regels en praktijken van Nav
- Facilitering en praktische hulp in het dagelijks leven
Referenties
Bråthen, Isabel. 2016. Barn og unge med ME og deres familier, erfaringer med helsevesen, skole og kommunalt hjelpeapparat. Hva utgjør gode forløp? Oslo: Norges ME-forening.
Cairns, R., and M. Hotopf. 2005. “A systematic review describing the prognosis of chronic fatigue syndrome.” Occupational Medicine 55 (1):20-31. doi: 10.1093/occmed/kqi013.
Chu, Lily, Ian J Valencia, Donn W Garvert, and Jose G Montoya. 2019. “Onset patterns and course of myalgic encephalomyelitis/chronic fatigue syndrome.” Frontiers in pediatrics 7:12. doi: https://doi.org/10.3389/fped.2019.00012.
Helsedirektoratet. 2015. Nasjonal veileder: Pasienter med CFS/ME: Utredning diagnostikk, behandling, pleie og omsorg. Oslo: Helsedirektoratet.
Lacerda, Eliana M, Keith Geraghty, Caroline C Kingdon, Luigi Palla, and Luis Nacul. 2019. “A logistic regression analysis of risk factors in ME/CFS pathogenesis.” BMC neurology 19 (1):275. doi: https://doi.org/10.1186/s12883-019-1468-2.
Magnus, Per, Nina Gunnes, Kari Tveito, Inger Johanne Bakken, Sara Ghaderi, Camilla Stoltenberg, Mady Hornig, W. Ian Lipkin, Lill Trogstad, and Siri E. Håberg. 2015. “Chronic fatigue syndrome/myalgic encephalomyelitis (CFS/ME) is associated with pandemic influenza infection, but not with an adjuvanted pandemic influenza vaccine.” Vaccine 33 (46):6173-6177. doi: https://doi.org/10.1016/j.vaccine.2015.10.018.
O’Connor, Kelly, Madison Sunnquist, Laura Nicholson, Leonard A Jason, Julia L Newton, and Elin B Strand. 2019. “Energy envelope maintenance among patients with myalgic encephalomyelitis and chronic fatigue syndrome: Implications of limited energy reserves.” Journal of Chronic illness 15 (1):51-60. doi: doi:10.1177/1742395317746470
Schei, Trude, and Arild Angelsen. 2020. Sykdomsforløp for ME: Hva er typiske forløp, og hva forverrer er forbedrer forløpet? Oslo: Norges ME-forening.
Schei, Trude, Arild Angelsen, and Elin Myklebust. 2019. De alvorligste ME-syke: Sykdomsbyrde og hjelpetilbud. Oslo: Norges ME-forening.
© Norges Myalgisk Encefalopati Forening. Vertaling Zuiderzon, redactie Abby, ME-gids.





