De kernpunten
- De studie “Wearable heart rate variability monitoring identifies autonomic dysfunction and thresholds for post-exertional malaise in Long COVID” [Met draagbare hartslagvariabiliteitsmonitoring worden autonome disfunctie en drempels voor postexertionele malaise geïdentificeerd bij long covid] van inspanningsfysioloog Rob Wüst deed iets eenvoudigs maar belangrijks: het volgde de hartslagvariabiliteit (HRV) terwijl het de activiteitenniveaus evalueerde, voor en na inspanning en tijdens dagelijkse activiteiten om een idee te krijgen van hoe het autonome zenuwstelsel bij longcovidpatiënten bestand was tegen inspanning.
- In het algemeen willen we hoge HRV-waarden. Lage HRV-waarden suggereren dat er sprake is van dominantie van het sympathische zenuwstelsel, ook wel een “vecht-of-vlucht”-reactie genoemd, en dat de parasympathische tak van het autonome zenuwstelsel niet op gang is gekomen.
- Deze studie van aardige omvang (127 long covid; 21 gezonde controles) volgde de HRV tijdens talloze activiteiten, elk uur gedurende 24 uur na inspanning en tijdens de slaap.
- De auteurs gebruikten de inspanningsstudie ook om voor elke patiënt een hartslag aan te bevelen die hen onder hun anaerobe drempel zou houden – het punt waarop het lichaam steeds meer zijn toevlucht neemt tot de veel minder efficiënte en uiteindelijk giftige manier van anaerobe energieproductie.
- De niveaus van de hartslagvariabiliteit (HRV) waren lager bij patiënten met langdurige COVID in vergelijking met gezonde controles bij alle activiteiten en tijdens de slaap. Terwijl de HRV-niveaus na intensieve inspanning bij de gezonde controles binnen 3 tot 6 uur herstelden, bleven ze bij longcovidpatiënten gedurende een opmerkelijke 24 uur lager, wat aangeeft dat er een toestand van postexertionele malaise was bereikt. Milde inspanning – inspanning op een hartslag van 80 tot 90% van de VTI (anaerobe drempel) – werd beter verdragen, waarbij de HRV-niveaus zich binnen 5 tot 6 uur herstelden (wel tot een nog lager niveau).
- Bij meer dan 40 procent van de langdurige COVID-patiënten werden tijdens de dagelijkse activiteiten hartfrequenties gemeten die hoger waren dan hun anaerobe drempel; dat wil zeggen dat ze zich te veel inspanden.
- Intense inspanning had geen invloed op de HRV-niveaus ‘s nachts bij de gezonde controles, maar verminderde deze drastisch bij de longcovidpatiënten.
- Studies bij ME/cvs en fibromyalgie hebben ook aangetoond dat intensieve inspanning een negatieve invloed heeft op het autonome zenuwstelsel. Het parasympathische zenuwstelsel zou bijvoorbeeld snel het sympathische zenuwstelsel moeten afremmen en de hartslag weer normaal moeten maken. Terwijl dit bij de gezonde controles tien minuten na de inspanning ook gebeurde, bleef de hartslag van de ME/cvs-patiënten aanzienlijk verhoogd.
- Een soortgelijk proces lijkt zich voor te doen bij mentale inspanning.
- Bij longcovidpatiënten die gedurende meer dan 60 minuten inspanning leverden, ongeacht de intensiteit, was de afname van de HRV groter dan bij patiënten die gedurende 20 minuten inspanning leverden.
- Zelfs korte periodes van intensieve inspanning (>100% van hun veilige hartslag) werden echter geassocieerd met “abnormale dagdagelijkse aanpassingen van HRV bij patiënten”, d.w.z. abnormaal verminderde lage HRV ‘s nachts.
- Studies suggereren dat een verhoogde activiteit van het sympathische zenuwstelsel de oorzaak kan zijn van de slechte slaap van ME/cvs-patiënten. Doordat het parasympathische zenuwstelsel niet in staat is om in te grijpen en het sympathische zenuwstelsel te temperen tijdens de diepste slaapfases, ervaren mensen met deze ziekten mogelijk niet het “herstel van energie” dat slaap normaal met zich meebrengt.
De studie “Wearable heart rate variability monitoring identifies autonomic dysfunction and thresholds for post-exertional malaise in Long COVID” [Met draagbare hartslagvariabiliteitsmonitoring worden autonome disfunctie en drempels voor postexertionele malaise geïdentificeerd in Long COVID] van inspanningsfysioloog Rob Wüst deed iets eenvoudigs maar belangrijks: het volgde de hartslagvariabiliteit (HRV) tijdens het evalueren van activiteitsniveaus, voor en na inspanning, en tijdens dagelijkse activiteiten om een idee te krijgen van hoe het autonome zenuwstelsel bij longcovidpatiënten bestand was tegen inspanning.
Over het algemeen willen we hoge HRV-waarden. HRV-niveaus zijn echter heel individueel: wat voor de ene persoon als hoog of laag wordt beschouwd, kan voor een ander persoon anders zijn. Het belangrijkste is te observeren hoe HRV-niveaus fluctueren in de loop van de tijd en in relatie tot inspanning.

Lage HRV-niveaus suggereren dat er sprake is van dominantie van het sympathische zenuwstelsel, oftewel een “vecht-of-vlucht”-reactie. Dat komt natuurlijk goed overeen met de “opgefokt maar uitgeput”-symptomen die je bij deze ziekten aantreft.
De HRV-test volgt een bekend patroon: onze hartslag versnelt als we inademen en vertraagt als we uitademen. De inademing activeert het sympathisch zenuwstelsel, de uitademing het parasympathische.
Omdat we tijdens het sporten zowel meer in- als uitademen, geeft een inspanningstest een goed beeld van hoe goed ons autonome zenuwstelsel met stress omgaat. Een gezond, flexibel cardiovasculair systeem zou te herkennen moeten zijn aan een hart dat vlot kan versnellen en vertragen tijdens de lange in- en uitademingen tijdens inspanning.
De studie
Deze studie van behoorlijke omvang (127 long covid; 21 gezonde controles) ging veel verder dan andere onderzoeken wat betreft de duur en het detail waarmee de HRV werd gevolgd (meerdere dagen). De HRV werd gemeten tijdens verschillende activiteiten (slapen, eten, reizen, ontspanning, werk, wandelen, sporten, huishoudelijke taken, enz.), elk uur gedurende 24 uur, na intensieve inspanning en ‘s nachts na de inspanning.
De auteurs gebruikten het inspanningsonderzoek ook om voor elke patiënt een hartslag aan te bevelen die hen onder hun anaerobe drempel zou houden – het punt waarop het lichaam steeds meer zijn toevlucht neemt tot de veel minder efficiënte en uiteindelijk giftige manier van anaerobe energieproductie.
Resultaten
Zoals verwacht hadden patiënten met long covid een lager geleverd vermogen en een lager verbruik van zuurstofopname bij VT1 dan controles.
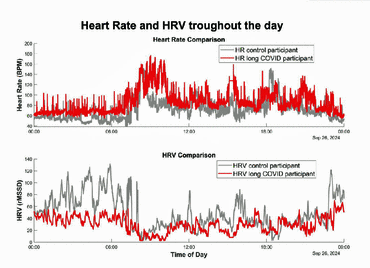
De waarden van de hartslagvariabiliteit (HRV) waren bij patiënten met long covid lager dan bij gezonde controles bij alle activiteiten en tijdens de slaap. Terwijl de HRV-niveaus na zware inspanning bij de gezonde controles binnen 3 tot 6 uur herstelden, bleven ze bij longcovidpatiënten opmerkelijk lang (24 uur) lager, wat aangeeft dat er een toestand van postexertionele malaise was bereikt. Milde inspanning (verricht met een hartslag van 80 tot 90% van de VTI (anaerobe drempel) werd beter verdragen, waarbij de HRV-niveaus zich binnen 5 tot 6 uur herstelden (wel tot een nog lager niveau).
Meer dan 40 procent van de longcovidpatiënten registreerde hartfrequenties boven hun anaerobe drempel tijdens hun dagelijkse activiteiten, wat aangeeft dat ze zich te veel inspanden.
Interessant is dat de HRV het meest daalde bij licht getroffen patiënten, maar niet zo sterk bij “matig getroffen” patiënten, vermoedelijk omdat de HRV-niveaus bij de matig getroffen patiënten al een dieptepunt hadden bereikt en simpelweg niet lager konden. Het duurde 10 tot 13 uur voordat de HRV-waarden bij matig getroffen patiënten weer stegen na een trainingsintensiteit van meer dan 80% (80% wordt als licht beschouwd).
Lichaamsinspanning en het autonome zenuwstelsel bij het chronischevermoeidheidssyndroom (ME/cvs) en fibromyalgie (FM)
Verschillende onderzoeken tonen aan dat te veel inspanning een aanslag op het autonome zenuwstelsel veroorzaakt bij ME/cvs en FM.
Een studie uit 2022 met 40 personen, “Reduced Parasympathetic Reactivation during Recovery from Exercise in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome” [Verminderde parasympathische reactivering tijdens herstel van inspanning bij myalgische encefalomyelitis/chronischevermoeidheidssyndroom], vond normale HRV-ratio’s tijdens rust en inspanning, maar verlaagde waarden over het geheel genomen, wat suggereert dat zowel de sympathische als parasympathische zenuwstelsels een klap hadden gekregen. Misschien was dit een teken van chronotrope incompetentie en slaagden ME/cvs-patiënten er niet in om normale hartfrequenties te bereiken tijdens het sporten.
Het was echter wat er ná de inspanning gebeurde dat het meest interesse opwekte. Zodra de inspanning stopt, zou het parasympathische zenuwstelsel het sympathische zenuwstelsel snel moeten afremmen en de hartslag weer normaal moeten doen worden. Terwijl dit bij de gezonde controles tien minuten na de training ook gebeurde, bleef de hartslag van de ME/cvs-patiënten aanzienlijk verhoogd. De auteurs concludeerden dat de resultaten “een verminderde functionele capaciteit voor inspanning aantoonden”.
Lees ook:
Evenzo vond een recent onderzoek naar fibromyalgie hetzelfde vreemde patroon van verlaagde hartslag tijdens het sporten en een verhoogde hartslag 30, 120, 180, 300 en 600 seconden na het sporten.
Hoewel het niet onbeduidend lijkt dat de hartslag niet snel weer normaal wordt, lijkt deze bevinding een fundamentele zwakte aan het licht te brengen. Een onderzoek uit 1999 dat bijna 2500 mensen volgde, ontdekte dat een vertraagde daling van de hartslag tijdens de eerste minuut na het sporten “een krachtige voorspeller was van de algemene mortaliteit”.
Het relatieve risico op overlijden bij de deelnemers (gemiddelde leeftijd 57 jaar) verdubbelde in de volgende zes jaar bij degenen met een vertraagd herstel van de hartslag. Dit betekende NIET dat ze waarschijnlijk zouden sterven, maar dat hun risico om te sterven was toegenomen. Sindsdien hebben verschillende onderzoeken aangetoond dat een snel herstel van de hartslag na inspanning kenmerkend is voor een gezond en goed reagerend parasympathisch zenuwstelsel.
Een soortgelijk proces lijkt zich af te spelen bij mentale inspanning. Japanse onderzoekers hebben aangetoond dat de activiteit van het sympathische zenuwstelsel piekt tijdens een cognitieve test. Zodra de test voorbij is, zou het parasympathische zenuwstelsel echter moeten ingrijpen om het sympathische zenuwstelsel uit te schakelen en de hersenen en het lichaam terug te brengen naar een toestand van rust. Er was een sterke correlatie tussen het niet kunnen activeren van het parasympathische zenuwstelsel na afloop van de cognitieve test en vermoeidheid.
Lees ook: Fatigue – the Japanese Way: A Chronic Fatigue Syndrome Perspective
Hartslagvariabiliteit tijdens de nacht
Intense inspanning had geen invloed op de HRV-niveaus ‘s nachts bij de gezonde controles, maar verminderde deze drastisch bij de longcovidpatiënten. De afname van de HRV bij de longcovidpatiënten tijdens de slaap kan helpen verklaren waarom het zo moeilijk is om een goede nachtrust te krijgen na te veel lichamelijke inspanning.
Door de activiteitenniveaus in de loop van de tijd bij te houden, konden de onderzoekers bepalen hoe verschillende activiteiten de HRV-niveaus ook tijdens de nacht beïnvloedden. Mensen die minder dan 60 minuten aan “intensieve inspanning” deden ( >100% van hun “veilige hartslag”) hadden significant lagere HRV-niveaus dan zij die aan milde inspanning deden (80 tot 90% van hun “veilige hartslag”). Een verdere waarschuwing om geen langere periodes van inspanning te doen, is dat longcovidpatiënten die meer dan 60 minuten sporten, ongeacht de intensiteit, een grotere afname in HRV ervaren dan patiënten die maar 20 minuten sporten.
Zelfs korte periodes van intensieve inspanning (>100% van hun veilige hartslag) werden echter in verband gebracht met “abnormale dagelijkse aanpassingen van HRV bij patiënten”; d.w.z. abnormaal verminderde lage HRV ‘s nachts.
De conclusie: korte perioden van intensieve inspanning en lange perioden van inspanning met een variërende intensiteit treffen de HRV-niveaus ‘s nachts bijzonder hard.
De connectie tussen HRV (autonoom zenuwstelsel) bij slaap
De slaapproblemen bij ME/cvs zijn al een tijdje een mysterie. Ondanks de problemen met niet-verfrissende slaap, rapporteerde een slaapstudie uit 2011 dat “ME/cvs-studies geen substantiële aanwijzingen hebben opgeleverd voor een primaire slaapstoornis…”. Zo ook concludeerde een review uit 2011 “er is geen aantoonbare neurofysiologische correlatie om een fundamenteel tekort in de slaapfunctie bij cvs te onderbouwen.” Vervolgens concludeerde een review uit 2012 dat “polysomnografische en andere objectieve slaapmetingen” weinig verschillen in slaapparameters hebben vastgesteld. Opnieuw leek ME/cvs aan de greep van de onderzoekers te ontsnappen.

Natelson wees er echter al in 1998 op dat niet-EEG-onderzoek effectiever zou kunnen zijn bij het beoordelen van de slaapkwaliteit. In 1997 hadden onderzoekers aangetoond dat ‘autonome activering’ overdag slaperigheid kon opwekken. Toch duurde het nog tot 2007 voordat onderzoekers onderzochten hoe het autonome zenuwstelsel de slaap bij ME/cvs zou kunnen beïnvloeden.
Boneva begon ermee met een CDC-studie uit 2007, die hogere hartfrequenties, verminderde HRV en hoge noradrenalineniveaus vond tijdens de slaap, wat suggereerde dat een “toestand van sympathisch autonoom zenuwstelsel de overhand had”. Vervolgens werd in een Australisch onderzoek uit 2011, waarin geen verschillen werden gevonden in ‘klassieke’ slaaptests, bewijs gevonden van verminderde hartslagvariabiliteit ‘s nachts. Datzelfde jaar vond het pediatrisch onderzoek van Wyller uit 2011 bewijs van activering van het sympathische zenuwstelsel (vechten of vluchten: verhoogde bloeddruk, hartslag) precies op het moment dat het lichaam zou moeten ontspannen en herstellen tijdens de slaap.
Het onderzoek liet zien dat “de lage HRV een sterke voorspeller was van de slaapkwaliteit, wat wijst op een alomtegenwoordige toestand van nachtelijke sympathische hypervigilantie bij CVS” (Vollmer-Conna ?)
De studie van Natelson uit 2013 vond geen significante veranderingen in slaaparchitectuur (tijd doorgebracht in verschillende slaapfases), maar wel significante verschillen in alle hartslagvariabiliteitsmetingen tussen de twee groepen tijdens de slaap. Toen ze nog verder keken, ontdekten ze dat patiënten die zich meer slaperig voelden, een ‘hogere fractal scaling index’ hadden, wat suggereert dat ‘micro-opwindingen’ tijdens de niet-REM of diepe slaap niet werden gedetecteerd bij traditionele slaapstudies.
Als we verder kijken, blijkt uit een kleine Finse studie van 2018 dat de verwachte graduele toename van parasympathische activiteit naarmate de deelnemers de trage-golf-slaap bereikten, ontbrak bij mensen met ME/cvs. Ze concludeerden dat “parasympathisch functioneren tijdens diepe herstellende slaap verstoord lijkt te zijn bij… CVS.”
An even deeper dive into parasympathetic nervous system activity by Australians in a 2020 at-home sleep study found no reductions in sleep time or sleep stages. However, it revealed reduced parasympathetic nervous system activity during the deeper stages of sleep (NREM2 and slow wave sleep), which was correlated with self-reported sleep quality and well-being.
Een nog diepere duik in de activiteit van het parasympathische zenuwstelsel door Australiërs in een thuisstudie in 2020 vond geen vermindering in slaaptijd of slaapstadia. Er werd echter wel een verminderde activiteit van het parasympathische zenuwstelsel tijdens de diepere fasen van de slaap (NREM2 en trage-golf-slaap) gevonden, die gecorreleerd was met zelfgerapporteerde slaapkwaliteit en welzijn.
De auteurs stelden dat een ontbrekende “autonome ont-prikkeling” tijdens de trage-golf-slaap bij de ME/cvs-patiënten, belette om de “energierecuperatie” te ervaren die normaal gesproken in het bijzonder tijdens de trage-golf-slaap optreedt. Mogelijk in een poging om te compenseren, ervaarden mensen met ME/cvs in feite meer trage-golf-slaap dan de gezonde controles in de studie, maar het cruciale element – de kwaliteit van hun trage-golf-slaap – ontbrak.
Tijdens de trage-golf-slaap – de diepste fase van de niet-REM slaap – daalt het glucoseverbruik (energieverbruik) in de hersenen aanzienlijk, ervaren de hersenen een sterk verminderde neuronale activiteit en gaan ze over op de herstelmodus.
HRV gebruiken om je gezondheid te verbeteren
Lees ook: Your Crash in a Graph? How Heart Rate Variability Testing Could Help You Improve Your Health
Lees ook: Heart Rate Variability (HRV) An Underused ME/CFS/FM Management Tool: PT II – Surveying the Landscape
Conclusie
Alles wijst erop dat te veel inspanning – met name intensieve en langdurige fysieke (en mentale) inspanning – de werking van het autonome zenuwstelsel (AZS) verstoort bij mensen met long covid en ME/cvs en FM door ze in een vecht-of-vlucht-toestand (aangescherpt sympathisch zenuwstelsel) te brengen. Mildere inspanning wordt beter verdragen, maar het kan 24 uur duren voordat het AZS zich herstelt na intensieve inspanning.
De disfunctie van het AZS krijgt dan zijn plaats naast de opmerkelijke reeks disfuncties (verminderde genexpressie, metaboliet- en eiwitproductie, extracellulaire blaasjes, verminderde energieproductie) die gepaard gaan met lichaamsbeweging.
Lees ook:
Interessant is dat eenzelfde soort parasympathische ontregeling die er niet in slaagt om het sympathische zenuwstelsel “uit te schakelen” tijdens de diepste slaapfasen, de sleutel kan bevatten tot de niet-verfrissende slaap die mensen met deze ziekten ervaren. Problemen met de stressreactie kunnen dus van invloed zijn op veel gebieden van deze ziekten.
Binnenkort – Activiteit van het parasympathische zenuwstelsel verbeteren tijdens de trage-golf-slaap.
© Health Rising, 13 april 2025. Vertaling Els, redactie admin, ME-gids.





