De kernpunten

- Studies naar ME/cvs worden steeds uitgebreider en complexer. Deze mooie, degelijke recente Australische studie gebruikte een ‘multimodale’ aanpak, waarbij in plaats van systemen afzonderlijk te bestuderen, bevindingen over energiemetabolisme, bloedeiwitten en immuuncellen werden geïntegreerd om te bepalen hoe de verschillende systemen in het lichaam met elkaar interageren.
- In plaats van de energieproductie in het plasma te beoordelen (waarin veel factoren een rol spelen), concentreerde deze studie zich op de immuuncellen. De studie wees uit dat de immuuncellen van mensen met ME/cvs uitgeput, metabolisch gestrest en oxidatief belast zijn (!).
- Een laag aantal volwassen immuuncellen suggereert dat onrijpe immuuncellen mogelijk simpelweg niet de energie hebben om te rijpen. Omdat deze cellen primair verantwoordelijk zijn voor het opruimen van ziekteverwekkers, kan hun relatieve schaarste verklaren waarom mensen met ME/cvs moeite kunnen hebben met het bestrijden van infecties of heractivaties van het herpesvirus.
- Deze volwassen immuuncellen zijn ook verantwoordelijk voor het opruimen van weefselschade, darmpermeabiliteit, problemen met bloedvaten, enz. die doorgaans tijdelijk door inspanning ontstaan. Als deze cellen niet beschikbaar zijn, duurt het langer om de door inspanning veroorzaakte schade te herstellen. Hierdoor blijven gevaarsignalen langer aanwezig, wat op zijn beurt leidt tot langdurige symptomen, ook wel postexertionele malaise genoemd. Dit komt mogelijk allemaal door het verlies van volwassen immuuncellen.
- Omdat het aangeboren immuunsysteem op lokaal niveau werkt, produceert het nooit de cytokinestormen waar onderzoekers zo door gefascineerd zijn. Een overactief aangeboren immuunsysteem kan echter wel de zenuwen gevoeliger maken, de bloedstroom beïnvloeden, weefsels veranderen en de griepachtige symptomen veroorzaken die mensen met ME/cvs vaak ervaren na inspanning.
- Na inspanning kunt u zich verkouden voelen, maar u bent niet blootgesteld aan een nieuw virus. Een verzwakte immuunrespons, die met name na inspanning verzwakt raakt, kan er daarentegen ook voor zorgen dat herpesvirussen of andere latente virussen tijdelijk reactiveren.
- Dit zou ertoe kunnen leiden – zoals is gesuggereerd – dat het aangeboren immuunsysteem (monocyten/macrofagen/complement) de last overneemt.
- Een zeer sterk modelresultaat dat nauwkeurig voorspelde wie wel of geen ME/cvs heeft, suggereert dat deze onderzoekers op de goede weg zijn. Hopelijk kunnen ze hun bevindingen valideren en verder uitdiepen met een grotere, meer omvattende studie.
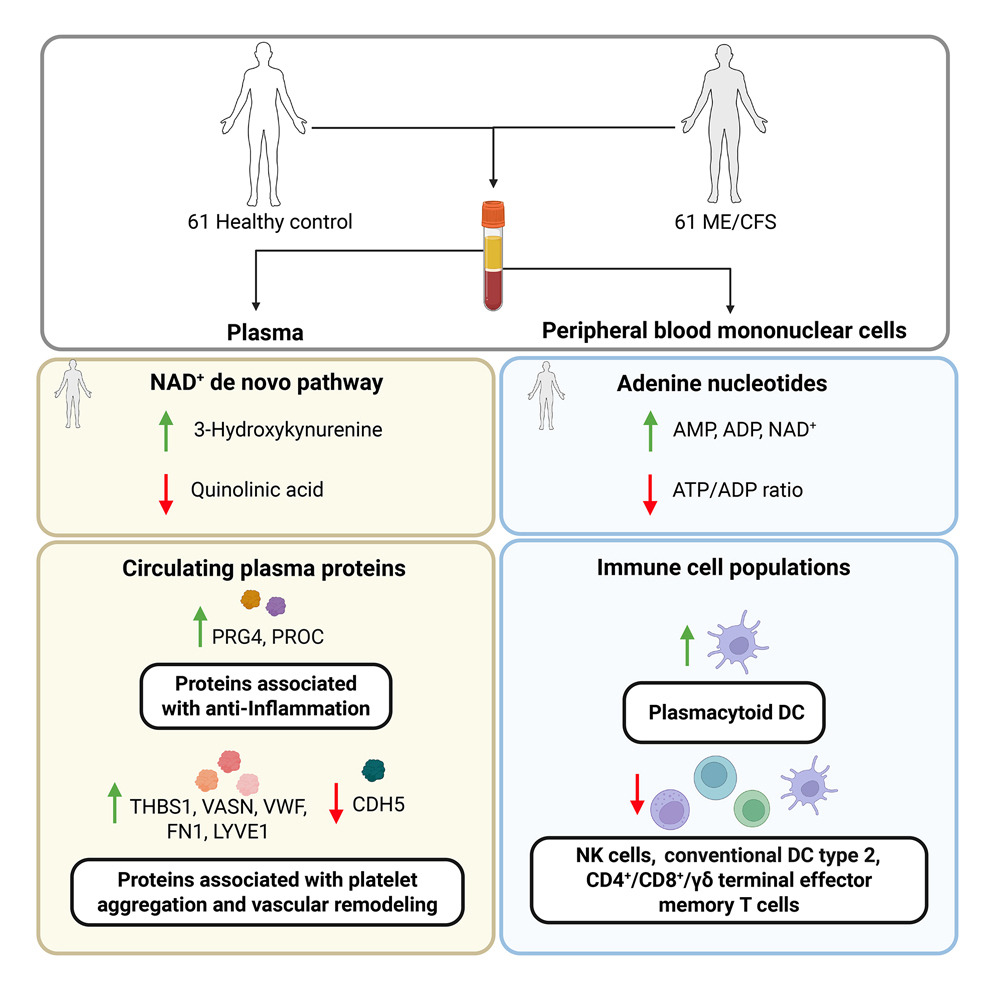
Studies naar ME/cvs worden steeds uitgebreider en complexer. Neem bijvoorbeeld deze recente, degelijke Australische studie, “Mapping the complexity of ME/CFS: Evidence for abnormal energy metabolism, altered immune profile, and vascular dysfunction” [De complexiteit van ME/cvs in kaart brengen: bewijs voor een abnormaal energiemetabolisme, een veranderd immuunprofiel en vasculaire disfunctie], waarin energiemetabolisme, immuuncelsubtypen en plasmaproteomica werden geïntegreerd bij 61 qua leeftijd en geslacht overeenkomende personen met ME/cvs en 61 gezonde controlepersonen.

Deze studie was op verschillende manieren belangrijk. Het was een vrij omvangrijke studie die gebruikmaakte van een ‘multimodale’ aanpak, waarbij bevindingen over energiemetabolisme, bloedeiwitten en immuuncellen werden geïntegreerd om te bepalen hoe de verschillende systemen in het lichaam met elkaar interageren.
In een recent artikel van Chris Armstrong van de Open Medicine Foundation, getiteld “Machine learning and multi-omics in precision medicine for ME/CFS” [Machine learning en multi-omics in precisiegeneeskunde voor ME/cvs], werd gesteld dat ME/cvs simpelweg te complex is om te begrijpen zonder gebruik te maken van deze geavanceerde, multisystemische, AI-gestuurde analyses.
Energiemetabolisme
In plaats van het energiemetabolisme te beoordelen door zich te richten op plasma, dat een veelheid aan factoren bevat (eiwitten, stollingsfactoren, elektrolyten, enz.) zoals de meeste studies doen, richtte deze studie zich direct op de immuuncellen (PBMC’s).
Immuuncellen
Het lijkt er zo vaak op neer te komen dat het om energieproductie gaat. Deze studie bracht een reeks problemen met de energieproductie aan het licht in de immuuncellen van ME/cvs-patiënten. Deze omvatten hogere NAD⁺-, AMP- en ADP-niveaus, hogere NADP/NADPH-verhoudingen en lagere ATP/ADP-verhoudingen in immuuncellen, en hogere AMP-niveaus en lagere ATP/ADP-verhoudingen in plasma.
Uitgeput – Lagere ATP/ADP-verhouding – Omdat ADP het restproduct is nadat ATP is verbruikt, suggereerde de lagere ATP/ADP-verhouding in de immuuncellen dat ze uitgeput waren. De lage ATP- en hoge ADP-waarden gaven aan dat de ATP was opgebruikt. Simpel gezegd, de immuuncellen verbruikten meer energie dan ze produceerden. Verschillende problemen, zoals chronische activering van immuuncellen, mitochondriale problemen en/of problemen met de glycolyse, zouden hiervan de oorzaak kunnen zijn. Al deze suggesties zijn afkomstig uit eerdere studies.

Metabolisch gestrest – de hogere AMP- en ADP-niveaus passen goed bij het uitputtingsscenario. Cellen zetten ADP om in ATP om zichzelf op te laden, maar als ze te veel energiegebrek hebben, beginnen ze in plaats van ATP, AMP en ADP op te slaan.
Net als bij de cellulaire gevaarreactie kunnen die gevaarsignalen ervoor zorgen dat immuuncellen AMPK produceren, waardoor alle functies behalve de essentiële worden uitgeschakeld om te voorkomen dat de cel afsterft.
Hogere NAD⁺-waarden – Dit leek een beetje vreemd. NAD⁺ is de drager die elektronen transporteert in de elektronentransportketen die ATP produceert, en mensen met ME/cvs hadden veel NAD⁺. NAD⁺ zou echter moeten worden omgezet in NADH, dat elektronen levert aan de elektronentransportketen. Zeer hoge NAD⁺-waarden suggereren dat er niet genoeg NADH wordt geproduceerd om de ATP-productie aan te drijven.
Verschillende problemen (glycolyse, TCA-bottleneck, vetzuren, inefficiënties in de elektronentransportketen, lekkende mitochondriën, enz.) kunnen leiden tot lage NADH-waarden.
Oxidatief gestreste cellen – met hoge NADP/NADPH-verhoudingen, een belangrijke indicator van oxidatieve stress. Dit is precies het tegenovergestelde van wat je zou willen zien.
Omdat NADP de geoxideerde vorm van NADPH is, duiden hoge NADP-niveaus erop dat hoge niveaus van oxidatieve stress de NADPH-spiegels aantasten. NADPH speelt een cruciale beschermende rol door glutathion – de belangrijkste intracellulaire antioxidant – op te laden. Omdat het ook wordt gebruikt om neutrofielen en monocyten van energie te voorzien, kunnen verlaagde NADPH-niveaus ook leiden tot een verzwakt immuunsysteem.
Chronische activering van immuuncellen kan de NADPH-spiegels verlagen en resulteren in verhoogde NADP/NADPH-verhoudingen.
Uiteindelijk hebben we uitgeputte, energiearme, metabolisch gestreste en oxidatief belaste immuuncellen (!). De problemen met de energieproductie vinden mogelijk niet volledig hun oorsprong in de immuuncellen. De bevindingen met betrekking tot kynurenine suggereren dat dit proces ook de mitochondriën zou kunnen aantasten.
Immuunceltypen
De bevindingen over het immuunsysteem boden voor elk wat wils.

Verminderde bestrijding van ziekteverwekkers – de lage aantallen volwassen T-geheugencellen, NK-cellen en dendritische cellen passen bij het idee dat de energieniveaus laag zijn en dat het immuunsysteem niet optimaal is voorbereid om ziekteverwekkers aan te pakken. Immuuncellen moeten op gang komen om geactiveerd te worden. De lage aantallen volwassen immuuncellen suggereren dat de onrijpe immuuncellen simpelweg niet genoeg energie hebben om zich te ontwikkelen.
Lagere niveaus van een specifieke subgroep NK-cellen (CD56lowCD16+ NK-cellen) die bijzonder effectief zijn in het bestrijden van virussen, suggereren, net als andere studies, een inherente kwetsbaarheid voor virale infecties. Andere bevindingen (een verlaagd percentage CD56+ NK-cellen, een verhoogd aantal CD27+CD28+ vroege effector-geheugensubgroepen van CD4+ en CD8+ T-cellen) zouden er ook op kunnen wijzen dat er sprake is van een onvermogen om effectief op infecties te reageren.
Het ontbreken van bewijs voor verhoogde pro-inflammatoire cytokinen zoals IFN-γ, TNF, IL-12/IL-18 suggereert dat het adaptieve immuunsysteem niet goed wordt geactiveerd en pathogenen niet goed opruimt.
Dit zou ertoe kunnen leiden – zoals is gesuggereerd – dat het aangeboren immuunsysteem (monocyten/macrofagen/complement) de last draagt. Omdat het aangeboren immuunsysteem op een meer lokaal niveau werkt, resulteert dit niet noodzakelijkerwijs in hoge systemische cytokineniveaus (zie hieronder).
Interessant is dat het risico op auto-immuniteit zowel kan toenemen (door een grotere afhankelijkheid van antilichamen om infecties te onderdrukken) als afnemen (als de B-cellen niet worden geactiveerd).
Postexertionele malaise (niet afkomstig uit het artikel)
Interessant genoeg sluit de verminderde activering van het adaptieve deel van het immuunsysteem, zoals waargenomen in deze studie, goed aan bij de unieke vorm van malaise na inspanning die mensen met ME/cvs ervaren. We zien niet de klassieke “cytokinestorm” die geassocieerd wordt met infecties, maar dat maakt niet uit; dit soort immuunactivering kan nog steeds de griepachtige symptomen veroorzaken, oftewel het “ziektegedrag”, waarmee mensen met deze aandoeningen zo vertrouwd zijn.

Dit komt doordat de “terminale”, oftewel mature T- en NK-cellen die verantwoordelijk zijn voor het opruimen van weefselschade, verhoogde darmpermeabiliteit, endotheelactivatie, enz., die tijdens inspanning ontstaan, ontbreken. Doordat deze cellen niet beschikbaar zijn, duurt het herstellen van schade langer, waardoor de gevaarsignalen langer aanhouden.
Dat creëert de omstandigheden voor gelokaliseerde stresssignalen (DAMP’s, endotheelactivatie) die vanuit de weefsels ontstaan en het aangeboren immuunsysteem (monocyten/macrofagen/complement) in werking zetten. Omdat de stresssignalen gelokaliseerd zijn, leidt de activering van het aangeboren immuunsysteem nooit tot de cytokinestormen waar onderzoekers zo door gefascineerd zijn. Het kan echter wel de zenuwen gevoeliger maken, de bloedstroom beïnvloeden, de weefsels herstructureren, enzovoort.
Omdat het immuunsysteem de volwassen adaptieve immuuncellen mist die infecties kunnen bestrijden, zijn mensen met ME/cvs mogelijk ook vatbaarder voor virale reactivering wanneer PEM aanwezig is. Je kunt het gevoel hebben dat je verkouden bent, terwijl je niet bent blootgesteld aan een nieuw virus. In plaats daarvan kan een gebrekkige immuunrespons, die met name na inspanning wordt aangetast, ervoor zorgen dat herpesvirussen of andere latente virussen tijdelijk reactiveren.
Een sterk model
- AUC 0,962 – een sterk resultaat dat suggereert dat het model de gevallen van de controlegroep over het algemeen zeer goed scheidt.
- Sensitiviteit (85%) – het model labelt 85,2% van de ME/cvs-patiënten correct als ME/cvs-patiënt.
- Specificiteit (96,7%) – het model labelt 96,7% van de gezonde controlepersonen correct als gezonde controlepersonen.
- Nauwkeurigheid (91,6%) – over het algemeen identificeert het model 91% van de personen correct.
Dit lijken zeer sterke cijfers voor een verkennend model en belooft veel goeds voor het werk van deze groep.
Als ik het goed begrijp, suggereert het model dat problemen met bloedvaten/extracellulaire matrix (denk aan bindweefsel) een meer bepalende rol spelen. Ze triggeren de productie van gevaarsignalen die het systeem verder belasten. Het immuunsysteem komt in actie, maar mogelijk iets later.
Het is geweldig om te zien dat onderzoeken elkaar bevestigen. De grote vraag is natuurlijk: wat veroorzaakt wat? De immuuncellen lijken uitgeput en oxidatief en metabolisch gestrest. Is chronische immuunactivatie de oorzaak, of iets anders? Zou een fundamentele immuundisfunctie (B-cellen, T-cellen, monocyten?) de rest van het immuunsysteem kunnen ontregelen? Wat is het? Als problemen met de energieproductie daarentegen het vermogen van het immuunsysteem om zijn werk te doen belemmeren, dan moeten we de oorzaak daarvan vinden.
We hebben de bron nog niet gevonden, maar het goede nieuws is dat hoe dieper onderzoekers in deze ziekte graven, hoe meer ze ontdekken.
Volgende stappen?

Verdere stappen zouden kunnen bestaan uit het behouden van de methodologie, maar het uitvoeren van een grotere studie, waarbij ook andere aandoeningen (fibromyalgie/POTS/long covid/auto-immuunziekten?) als controlegroep worden gebruikt om te zien of er een ziektespecifieke signatuur aanwezig is.
In plaats van PBMCs als groep te testen, zou de energieproductie van immuunceltypen (T/B/NK/monocyten, enz.) afzonderlijk beoordeeld moeten worden om te bepalen waar de belangrijkste tekorten zich bevinden. Gezien het feit dat problemen met de energieproductie (“immunometabolisme”) in T-cellen, NK-cellen, B-cellen, and neutrofielen (verminderde respiratoire functie) in veel immuuncellen zijn aangetroffen, is het mogelijk dat ze allemaal uitgeput zijn?
Het beoordelen van de energetica van immuuncellen en de celgevaarrespons (purines) in de loop van de tijd – bij aanvang, direct na inspanning, +4-6 uur, +24 uur, +48 uur – in combinatie met symptomen, zou enorm waardevol zijn.
© Health Rising, 9 januari 2026. Vertaling admin, redactie NAHdine, ME-gids.





